Sỏi niệu quản 2 bên chiếm 1,1% sỏi niệu quản có thể gây biến chứng tổn thương thận cấp (Acute kidney injury - AKI) và gây nguy hiểm đến tính mạng nếu không được điều trị kịp thời. Trung tâm Tiết niệu đã tiếp nhận 1 trường hợp người bệnh Phan Chí B nam, 46 tuổi vào khoa cấp cứu Bệnh viện Trường Đại học Y Dược Cần Thơ với tình trạng đau hông lưng 2 bên và vô niệu kèm theo các dấu hiệu nhiễm trùng. Người bệnh được chỉ định phẫu thuật cấp cứu với chẩn đoán: Tổn thương thận cấp do sỏi niệu quản 2 bên/nhiễm khuẩn tiết niệu. Phương pháp phẫu thuật: Nội soi niệu quản đặt thông JJ 2 bên. Ê- kip phẫu thuật bao gồm: ThS.BSCKII. Nguyễn Trung Hiếu, ThS. BSCKI. Quách Võ Tấn Phát, BS Dương Văn Huynh, BS Lê Quang Khải, BS Trần Quốc Cường. Sau phẫu thuật, người bệnh có tình trạng đa niệu (ngày thứ 1 lượng nước tiểu 24h khoảng 4-5 lít, ngày thứ 2 lượng nước tiểu 24h khoảng 3 lít). Sau 5 ngày điều trị người bệnh bắt đầu hồi phục hoàn toàn lượng nước tiểu 24h, độ lọc cầu thận trở về mức độ bình thường và được tái khám sau đó, sức khỏe người bệnh đã ổn định.
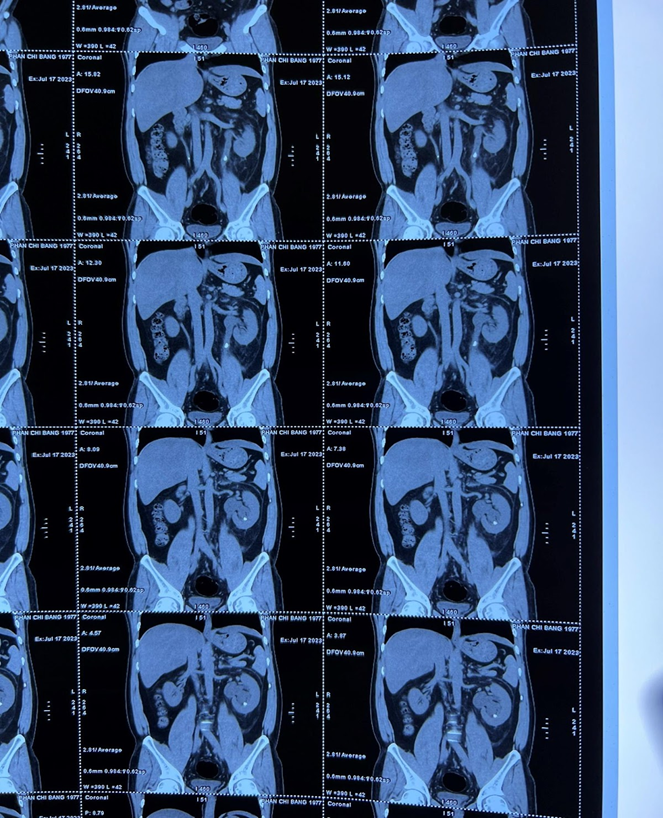
Hình. Cắt lớp vi tính hệ tiết niệu sỏi niệu quản 2 bên đoạn 1/3 trên .
TỔN THƯƠNG THẬN CẤP (AKI) DO SỎI NIỆU QUẢN 2 BÊN
1. Định nghĩa
• Tổn thương thận cấp tính (AKI) đề cập đến sự suy giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê và các chất thải nitơ khác và rối loạn điều hòa thể tích ngoại bào và chất điện giải. Thuật ngữ AKI đã thay thế phần lớn suy thận cấp (ARF), phản ánh sự thừa nhận rằng sự suy giảm chức năng thận nhỏ hơn mà không dẫn đến suy cơ quan rõ ràng có liên quan lâm sàng đáng kể và có liên quan đến tỷ lệ mắc bệnh và tử vong gia tăng.
• AKI sau thận: do các nguyên nhân gây tắc nghẽn đường bài xuất và hệ thống ống góp của hệ tiết niệu. Sự tắc nghẽn cũng có thể xảy ra ở mức độ vi thể bên trong các ống thận khi các tinh thể hoặc các chất chứa protein kết tủa.
Để gây ra AKI có ý nghĩa, sự tắc nghẽn phải xảy ra ở cả hai niệu quản trừ khi bệnh nhân chỉ có một thận chức năng duy nhất. Sự tắc nghẽn đường ra bàng quang do phì đại tiền liệt tuyến có lẽ là nguyên nhân phổ biến nhất gây ra bí tiểu đột ngột, và thường gây bí tiểu hoàn toàn ở nam giới.
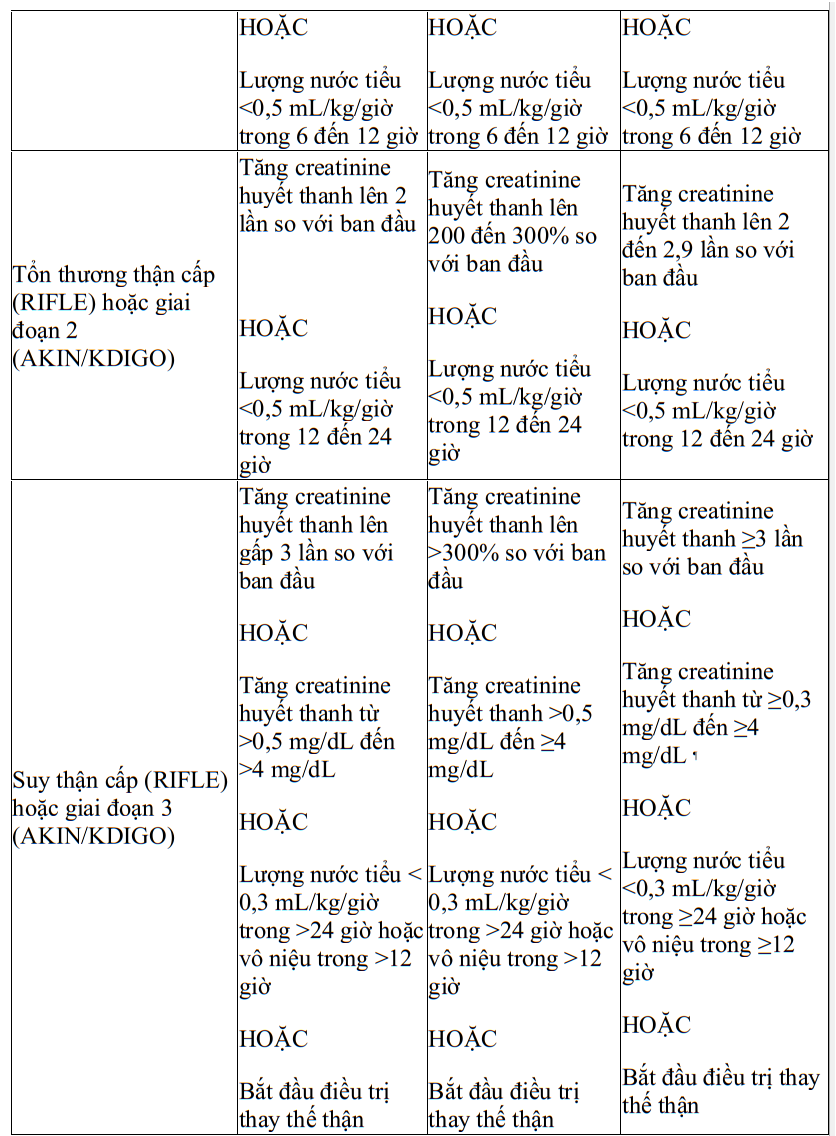
2. Tiêu chuẩn chẩn đoán tổn thương thận cấp (Acute kidney injury - AKI)
.png)

3. Chẩn đoán sỏi niệu quản
1. Triệu chứng cơ năng
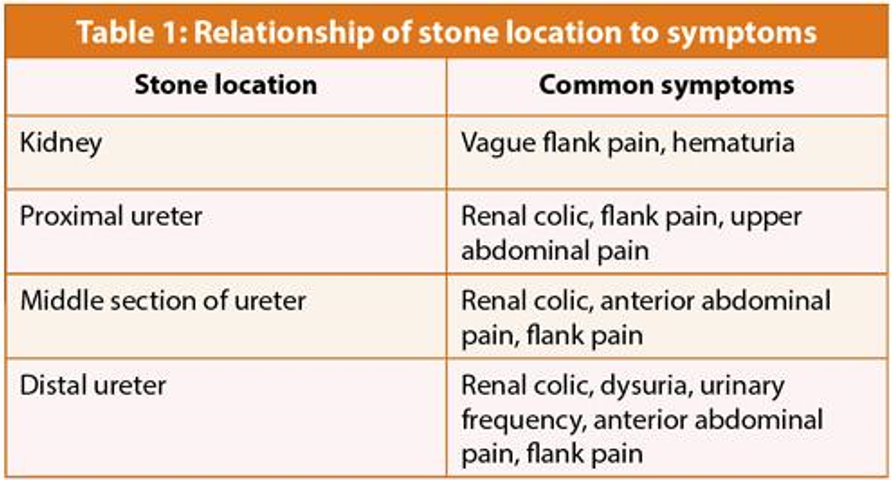
+ Đau bụng: thường lả một bên đau cơn dữ dội, đau lan xuống bộ phận sinh dục ngoài nếu sỏi vùng thấp. Vị trí đau phụ thuộc vào vị trí sỏi và sự di chuyển của sỏi.
+ Tiểu máu, có thể vi thể hoặc đại thể.
+ Tiểu đục: nước tiểu đục, có mủ là dấu hiệu của nhiễm trùng thận ngược chiều, nên lưu ý khi sốt kèm rét run. Trường họp này đe dọa trầm trọng chức năng thận, có nguy cơ nhiễm trùng huyết và choáng nhiễm trừng.
+ Vô niệu: vô niệu do sỏi niệu quản là cấp tính, bắt nguồn từ sự tắc nghẽn đường tiểu, vô niệu do sỏi niệu quản xuất hiện đột ngột nhưng khi bế tắc đường tiểu được giải quyết, thận cũng sớm hồi phục.
+ Buồn nôn, nôn
2. Triệu chứng thực thể
+ Thăm khám vùng bụng và hông lưng có thể phát hiện thận lớn với dấu hiệu chạm thận dương tính nếu thận bị ứ nước.
+ Điểm đau niệu quản
+ Đau dưới sườn nhưng không co cứng thành bụng gặp trong sỏi NQ đoạn trên.
3. Cận lâm sàng
Các xét nghiệm để chẩn đoán sỏi niệu quản bao gồm:
• Tổng phân tích nước tiểu, cấy nước tiểu: Xét nghiệm nước tiểu sẽ tìm kiếm các dấu hiệu nhiễm trùng.
• Xét nghiệm máu: Xét nghiệm máu sẽ cho biết thận của bạn hoạt động tốt như thế nào, kiểm tra tình trạng nhiễm trùng và tìm kiếm các vấn đề khác có thể gây ra sỏi niệu quản.
• Chụp X quang hệ niệu có cản quang (UIV): xác định vị trí của hòn sỏi trong đường tiết niệu cũng như mức độ giãn nở của đài bể thận. Ngoài ra, UIV phản ánh chức năng của thận có sỏi và thận bên đối diện.
• KUB: Xác định vị trí , kích thước và số lượng sỏi
Hình: KUB sỏi niệu quản 2 bên
• Siêu âm: Siêu để tìm kiếm tắc nghẽn trong niệu quản.
• Chụp cắt lớp vi tính (CT): Chụp CT có thể giúp xác định kích thước, vị trí và độ cứng của sỏi niệu quản.
Hình: Chụp cắt lớp vi tính hệ tiết niệu ghi nhận sỏi niệu quản 2 bên
4. Chẩn đoán phân biệt sỏi niệu quản
Thai ngoài tử cung vỡ: chậm kinh, ra máu âm đạo, test thai dương tính, siêu âm xác định khối vỡ.
Vỡ phình động mạch chủ bụng: tăng huyết áp, đái tháo đường, khối phồng đập theo mạch, tiếng thổi,…
Tắc ruột cấp: nôn, bí trung đại tiện, bụng trướng, chụp Xquang bụng không chuẩn bị có mức nước – mức hơi, không đái máu.
Viêm ruột thừa: không có đái máu.
Nhồi máu thận: cơ địa bệnh lí tắc mạch như rung nhĩ, suy tim, rối loạn mỡ máu…
5. Điều trị
Hình: Thủ thuật mở thận ra da (Nephrostomy tube placement)
Hình: Đặt thông JJ niệu quản 2 bên (Ureteral stent placement)
Sỏi niệu quản 2 bên biến chứng vô niệu và nhiễm khuẩn hệ tiết niệu cần phẫu thuật cấp cứu với các phương pháp: cần phải giải quyết tình trạng tắc nghẽn với thủ thuật mở thận ra da (Nephrostomy tube placement) hay đặt thông niệu quản (Ureteral stent placement) và phối hợp kháng sinh điều trị phù hợp. Khi giải quyết xong tình trạng nhiễm khuẩn, người bệnh mới được can thiệp lấy sỏi.
6. Dự phòng
Theo ThS. BSCKII Nguyễn Trung Hiếu cho biết: Việc dự phòng sỏi đường tiết niệu phải phụ thuộc vào các loại sỏi và điều kiện hình thành sỏi. Nên tập thoái quen:
+ Uống nhiều nước: uống trên 2 - 2,5 lít nước/ngày, không để bị khát, duy trì lượng nước tiểu 1,5-2 lít/ngày để làm cho các chất trong nước tiểu luôn ở dưới mức bão hòa và làm tăng tốc độ dòng nước tiểu.
+ Khi buồn tiểu cần đi tiểu ngay, không nên nhịn tiểu
+ Tập thể dục mỗi ngày thời gian 30 – 60 phút tùy độ tuổi.
+ Việc khám sức khỏe định kỳ mỗi 6 tháng đến 1 năm để tầm soát bệnh. Nếu phát hiện bất thường thì có thể can thiệp sớm tại những cơ sở y tế uy tín.
ThS. BSCKII Nguyễn Trung Hiếu
Trung tâm Tiết niệu
TÀI LIỆU THAM KHẢO
1. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl 2012; 2:8.
2. Bellomo R, Ronco C, Kellum JA, et al. Acute renal failure - definition, outcome measures, animal models, fluid therapy and information technology needs: the Second International Consensus Conference of the Acute Dialysis Quality Initiative (ADQI) Group. Crit Care 2004; 8:R204.
3. Mehta RL, Kellum JA, Shah SV, et al. Acute Kidney Injury Network: report of an initiative to improve outcomes in acute kidney injury. Crit Care 2007; 11:R31.
4. Levin A, Warnock DG, Mehta RL, et al. Improving outcomes from acute kidney injury: report of an initiative. Am J Kidney Dis 2007; 50:1.
5. Molitoris BA, Levin A, Warnock DG, et al. Improving outcomes from acute kidney injury. J Am Soc Nephrol 2007; 18:1992.
6. Ad-hoc working group of ERBP, Fliser D, Laville M, et al. A European Renal Best Practice (ERBP) position statement on the Kidney Disease Improving Global Outcomes (KDIGO) clinical practice guidelines on acute kidney injury: part 1: definitions, conservative management and contrast-induced nephropathy. Nephrol Dial Transplant 2012; 27:4263.
7. Palevsky PM, Liu KD, Brophy PD, et al. KDOQI US commentary on the 2012 KDIGO clinical practice guideline for acute kidney injury. Am J Kidney Dis 2013; 61:649.
8. James M, Bouchard J, Ho J, et al. Canadian Society of Nephrology commentary on the 2012 KDIGO clinical practice guideline for acute kidney injury. Am J Kidney Dis 2013; 61:673.
9. Barasch J, Zager R, Bonventre JV. Acute kidney injury: a problem of definition. Lancet 2017; 389:779.
10. Cruz DN, Bolgan I, Perazella MA, et al. North East Italian Prospective Hospital Renal Outcome Survey on Acute Kidney Injury (NEiPHROS-AKI): targeting the problem with the RIFLE Criteria. Clin J Am Soc Nephrol 2007; 2:418.
11. Petäjä L, Vaara S, Liuhanen S, et al. Acute Kidney Injury After Cardiac Surgery by Complete KDIGO Criteria Predicts Increased Mortality. J Cardiothorac Vasc Anesth 2016.
12. Qin JP, Yu XY, Qian CY, et al. Value of Kidney Disease Improving Global Outcomes Urine Output Criteria in Critically Ill Patients: A Secondary Analysis of a Multicenter Prospective Cohort Study. Chin Med J (Engl) 2016; 129:2050.
13. Claure-Del Granado R, Macedo E, Chertow GM, et al. Toward the optimal dose metric in continuous renal replacement therapy. Int J Artif Organs 2012; 35:413.
14. Kellum JA, Sileanu FE, Murugan R, et al. Classifying AKI by Urine Output versus Serum Creatinine Level. J Am Soc Nephrol 2015; 26:2231.
15. Prowle JR, Kolic I, Purdell-Lewis J, et al. Serum creatinine changes associated with critical illness and detection of persistent renal dysfunction after AKI. Clin J Am Soc Nephrol 2014; 9:1015.
16. Siew ED, Ikizler TA, Matheny ME, et al. Estimating baseline kidney function in hospitalized patients with impaired kidney function. Clin J Am Soc Nephrol 2012; 7:712.
17. Lin J, Fernandez H, Shashaty MG, et al. False-Positive Rate of AKI Using Consensus Creatinine-Based Criteria. Clin J Am Soc Nephrol 2015; 10:1723.
18. Levey AS, Levin A, Kellum JA. Definition and classification of kidney diseases. Am J Kidney Dis 2013; 61:686.
19. Ali T, Khan I, Simpson W, et al. Incidence and outcomes in acute kidney injury: a comprehensive population-based study. J Am Soc Nephrol 2007; 18:1292.
20. Uchino S, Bellomo R, Goldsmith D, et al. An assessment of the RIFLE criteria for acute renal failure in hospitalized patients. Crit Care Med 2006; 34:1913.
21. Hoste EA, Clermont G, Kersten A, et al. RIFLE criteria for acute kidney injury are associated with hospital mortality in critically ill patients: a cohort analysis. Crit Care 2006; 10:R73.
22. Kuitunen A, Vento A, Suojaranta-Ylinen R, Pettilä V. Acute renal failure after cardiac surgery: evaluation of the RIFLE classification. Ann Thorac Surg 2006; 81:542.
23. Ostermann M, Chang RW. Acute kidney injury in the intensive care unit according to RIFLE. Crit Care Med 2007; 35:1837.
24. Ricci Z, Cruz D, Ronco C. The RIFLE criteria and mortality in acute kidney injury: A systematic review. Kidney Int 2008; 73:538.
25. Bagshaw SM, George C, Dinu I, Bellomo R. A multi-centre evaluation of the RIFLE criteria for early acute kidney injury in critically ill patients. Nephrol Dial Transplant 2008; 23:1203.
26. Thakar CV, Christianson A, Freyberg R, et al. Incidence and outcomes of acute kidney injury in intensive care units: a Veterans Administration study. Crit Care Med 2009; 37:2552.
27. Joannidis M, Metnitz B, Bauer P, et al. Acute kidney injury in critically ill patients classified by AKIN versus RIFLE using the SAPS 3 database. Intensive Care Med 2009; 35:1692.
28. Teles F, de Mendonça Uchôa JV, Mirelli Barreto Mendonça D, Falcão Pedrosa Costa A. Acute kidney injury in leptospirosis: the Kidney Disease Improving Global Outcomes (KDIGO) criteria and mortality
. Clin Nephrol 2016; 86 (2016):303.
29. Bıyık M, Ataseven H, Bıyık Z, et al. KDIGO (Kidney Disease: Improving Global Outcomes) criteria as a predictor of hospital mortality in cirrhotic patients. Turk J Gastroenterol 2016; 27:173.
30. Hoste EA, Bagshaw SM, Bellomo R, et al. Epidemiology of acute kidney injury in critically ill patients: the multinational AKI-EPI study. Intensive Care Med 2015; 41:1411.
31. Coca SG, King JT Jr, Rosenthal RA, et al. The duration of postoperative acute kidney injury is an additional parameter predicting long-term survival in diabetic veterans. Kidney Int 2010; 78:926.