U MÔ ĐỆM ĐƯỜNG
TIÊU HÓA Ở DẠ DÀY
Báo cáo một trường
hợp hiếm gặp (có 2 u)
TÓM TẮT
U
mô đệm đường tiêu hóa (GIST) là u trung mô phổ biến nhất của ống tiêu hóa, có
nguồn gốc từ tế bào kẽ Cajal. Dạ dày là vị trí thường gặp nhất của GIST (50-60%
các trường hợp), chiếm 0,2% u đường tiêu hóa và 80% u trung mô đường tiêu hóa.
Loại u này dương tính với CD117 khi làm hóa mô miễn dịch. Nhiều u GIST rất hiếm
gặp và thường xảy ra trong ba hoàn cảnh: những tổn thương tự phát; hội chứng
GIST gia đình hoặc liên quan đến hội chứng đặc biệt khác như tam chứng Carney,
hội chứng Carney-Stratakis, u xơ thần kinh type 1.
Khoa
Ngoại trình bày một trường hợp có hai u GIST dạ dày hiếm gặp trên bệnh nhân nam
54 tuổi. Phương pháp điều trị là phẫu thuật nội soi cắt hai u, sau đó cố định bằng
formol làm giải phẫu bệnh và gởi nhuộm hóa mô miễn dịch. Hậu phẫu bệnh nhân ổn
định và được xuất viện sau mổ 8 ngày.
GASTROINTESTINAL
STROMAL TUMOR OF THE STOMACH:
A RARE CASE REPORT
SUMMARY
Gastrointestinal
Stromal Tumors (GIST) is the most common mesenchymal tumor in the digestive
tract, originating from the interstitial cell of Cajal. The stomach is the most
common site of GIST (50–60% of cases).
This type of tumor accounts for 0,2% of gastrointestinal tumors and 80% of
mesenchymal tumors of gastrointestinal tract. These tumors are positive for
CD117 immunohistochemistry. Multiple gastrointestinal stromal tumors (GISTs)
are extremely rare and usually occur in three different contexts: as
spontaneous lesions; due to familial GIST syndrome; or in association with specific
syndromes (e.g. Carney”s triad, Carney-Stratakis syndrome, type I
neurofibromatosis).
The
authors present a rare case of two GIST of the stomach in male patient at the
age of 54 years. The treatment was
laparoscopic removal of two gastric tumors. After surgery, the specimen were
fixed in formalin and embedded in paraffin blocks for routine histopathology
and then immunohistochemistry. His postoperative period was normal. The patient
was discharged on the 8th
postoperative day without any complications.
MỤC TIÊU
Báo
cáo ca bệnh hiếm gặp hai u GIST dạ dày được điều trị bằng phẫu thuật nội soi tại
khoa Ngoại Tổng Hợp, Bệnh viện Đại học Y Dược Cần Thơ.
THÔNG TIN CA BỆNH
Bệnh
nhân Nguyễn Văn B., nam 54 tuổi
Địa
chỉ: Ấp Trà Quýt A, TT. Châu Thành, huyện Châu Thành, tỉnh Sóc Trăng
Số
vào viện: 1031; Ngày nhập viện: 11/02/2019; Xuất viện: 21/02/2019
Bệnh
nhân nhập viện vì đau bụng âm ỉ vùng thượng vị và ăn chậm tiêu. Cách nhập viện
khoảng 2 tuần bệnh nhân cảm thấy khó chịu, đau bụng âm ỉ mơ hồ vùng thượng vị
kèm cảm giác đầy bụng, ăn chậm tiêu. Bệnh nhân có tự mua thuốc tiêu ở nhà thuốc
tư uống nhưng không giảm. Thấy vậy người nhà đưa bệnh nhân đi khám siêu âm phát
hiện khối tổn thương dạng đặc vùng thượng vị nghĩ nhiều đến GIST nên nhập viện
điều trị. Tiền sử bệnh nhân có tăng huyết áp khoảng 5 năm đang được điều trị
liên tục. Không ghi nhận sụt cân, ăn uống kém hay các bệnh liên quan khác.
Ngoài ra tiền sử gia đình cũng chưa ghi nhận gì đặc biệt.
Khám
lâm sàng:
-
Bệnh nhân tỉnh, tiếp xúc tốt
-
Dấu hiệu sinh tồn: mạch: 80lần/phút; nhiệt độ: 37oC; HA: 140/90mmHg
-
Tổng trạng khá, BMI = 28.3 (CN: 82kg; CC: 1.7m).
-
Niêm hồng, hạch ngoại vi (-), chưa phát hiện thay đổi sắc tố da.
-
Bụng mềm, ấn đau vùng thượng vị.
-
Khám cơ quan khác chưa phát hiện bất thường.
Kết quả cận lâm
sàng chính:
-
Công thức máu, đông cầm máu, sinh hóa máu: trong giới hạn bình thường.
-
CEA Elisa (K ruột, phổi): 1.0 ng/mL.
-
X-quang ngực thẳng: tổn thương dạng xơ hóa đỉnh phổi trái. Nốt mờ chồng ảnh
khoang liên sườn 4-5 (P).
-
CT Scan ngực: hình ảnh tổn thương xơ xẹp, vôi hóa, giãn phế quản nghĩ tổn
thương cũ do lao.
-
Nội soi dạ dày viêm sướt nhô cao niêm mạc hang vị mức độ vừa, ure test (-).
- CT Scan bụng:
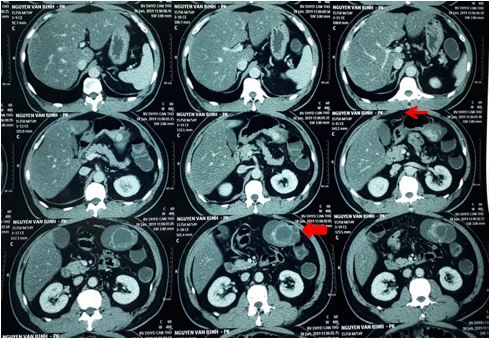
Hình
ảnh CT Scan gợi ý GIST dạ dày
Khối
tổn thương vùng thượng vị lệch trái KT # 56*78*84mm, khối này có bờ đa cung, giới
hạn rõ, có liên quan đến đáy vị, bên trong có thành phần dịch, mô đặc, tăng
quang mạnh sau tiêm thuốc cản quang, vài hạch nhỏ dọc bó mạch mạc treo KT <
1cm. Kết luận: khối choáng chỗ thượng vị lệch trái nghĩ nhiều khả năng GIST. Hạch
nhỏ dọc bó mạch mạc treo.
-
Điện tâm đồ: nhịp xoang, 86 chu kỳ/phút.
-
Siêu âm Doppler màu tim: Chức năng tâm thu thất trái bình thường, EF=73%.
Sau
khi hội chẩn liên khoa chẩn đoán hình ảnh, nội tim mạch, nội tổng hợp gây mê hồi
sức đưa đến chẩn đoán trước mổ là GIST dạ dày/Tăng huyết áp, nguy cơ chu phẫu
trung bình. Bệnh nhân được chỉ định phẫu thuật nội soi vào lúc 8 giờ 35 phút
ngày 13/02/2019.
Trong mổ thám sát
thấy hai khối u dạ dày. Một khối u mặt sau dạ dày vùng thân vị kích thước # 10
x 7 x 7cm, khối u thứ hai nằm ở mặt trước thân vị kích thước # 1 x 2 x 2cm. Tiến
hành cắt khối u ra khỏi dạ dày theo hình chêm bằng hai stapler. Sau đó hai khối
u được cho vào túi bệnh phẩm lấy ra ngoài gởi làm giải phẫu bệnh qua đường mở
nhỏ trên rốn # 4cm. Đóng bụng từng lớp không đặt ống dẫn lưu ổ bụng.
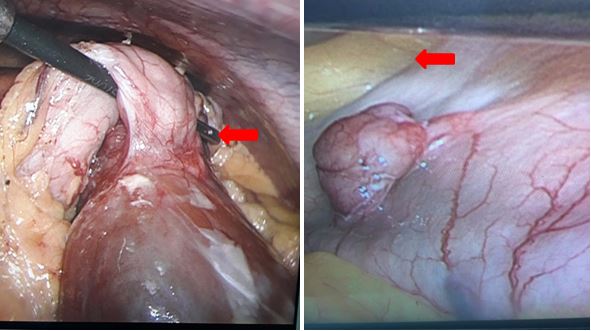
Hình
ảnh GIST mặt sau thân vị và mặt trước thân vị
Sau
mổ ngày hai bệnh nhân được rút sonde dạ dày và ăn được cháo. Bệnh nhân được xuất
viện vào ngày hậu phẫu thứ tám. Tình trạng lúc ra viện: bệnh nhân ăn uống lại
được bình thường, không còn đau vết mổ, vết mổ khô lành tốt đã cắt chỉ. Kết quả
giải phẫu bệnh sau mổ u mô đệm đường tiêu hóa (gastro-intestinal stromal
tumor), diện cắt bình thường.
GIẢI PHẪU BỆNH
Hiện
diện tế bào hình thoi đồng dạng, mật độ tế bào thấp; cấu trúc dạng ổ, dạng sợi,
ít phân bào. Diện cắt bình thường. Kết luận: U mô đệm đường tiêu hóa.
CHẨN ĐOÁN: U mô đệm của dạ
dày
BÀN LUẬN
U
mô đệm đường tiêu hóa - Gastro Intestinal Stroma Tumor (GIST) là một loại u
trung mô của đường tiêu hóa, chiếm 0,2% u đường tiêu hóa và 80% u trung mô đường
tiêu hóa, với tỷ lệ mắc bệnh khoảng 1,5/100.000 dân. Theo thống kê, hàng năm tại
Hoa Kỳ có khoảng 5000 ca mới mắc. Trước đây, GIST thường được chẩn đoán nhầm là
sarcoma phần mềm như sarcoma cơ trơn, sarcoma mỡ… do hình thái tế bào của 2 loại
này khá giống nhau, trên giải phẫu bệnh có tìm thấy những tế bào thần kinh và tế
bào cơ trơn. Đến năm 1983 thuật ngữ này được Mazur và Clark sử dụng để phân biệt
với các u thần kinh và u cơ đường tiêu hóa. Đến năm 1998, Hirota và Kinblom
phát hiện 1 nhóm u trung mô dạ dày ruột dương tính với C-KIT (CD117). Từ đây đã
mở ra một cuộc cách mạng trong chẩn đoán cũng như điều trị GIST. Ngày nay giả
thuyết được chấp nhận nhiều nhất là GIST xuất phát từ tế bào kẽ Cajal đường
tiêu hóa là một tế bào có tính chất thần kinh nằm dưới lớp niêm mạc đường tiêu
hóa và có vai trò điều hòa nhu động ruột.
Tuổi
Bệnh
có thể gặp ở bất kỳ lứa tuổi nào nhưng thông thường khi phát hiện thường ở tuổi
trên 50 và trung bình từ 60-63 tuổi. Bệnh nhân của chúng tôi 54 tuổi cũng phù hợp
với lứa tuổi được ghi nhận. Vị trí GIST thường gặp ở dạ dày (50 – 60%), ruột
non (30 – 35%), đại tràng và hậu môn (5%) và thực quản (1%). Ngoài đường tiêu
hóa có thể tìm thấy ở mạc treo ruột và phúc mạc (5%). Bệnh nhân của chúng tôi
GIST nằm ở dạ dày. Đây là vị trí GIST thường gặp nhưng có đến hai u trên dạ dày
như trong trường hợp này thì tương đối hiếm gặp. Nhiều u GIST thường xảy ra
trong ba bệnh cảnh lâm sàng: nhiều khối u đơn thuần, hội chứng GIST gia đình, hội
chứng di truyền khác như Carney”s triad (GIST, u cận hạch, sụn phổi), hội chứng
Carney-Stratakis (GIST, u tuyến thượng thận), u xơ thần kinh type 1.
Nguyên nhân
GIST
là do đột biến gen KIT hoặc gen PDGFRA. Hai gen cùng thuộc receptor tyrosine
kinase khi gene này được hoạt hóa sẽ truyền tín hiệu làm các tế bào phát triển
thành u. Và hầu hết có bộc lộ CD117 (c-kit) (>95%) về hóa mô miễn dịch. Phân
tích đột biến gen thường có đột biến gen c-kit (75-80%) hoặc PDGFRA (5-10%).
Chẩn đoán
Trước
mổ chỉ đánh giá khối u và xác định di căn bằng hình ảnh học. Đối với một số phẫu
thuật viên kinh nghiệm có thể chẩn đoán trong mổ là GIST. Xét nghiệm mô bệnh học
và nhuộm hóa mô miễn dịch là tiêu chuẩn vàng để chẩn đoán bệnh, phổ biến nhất
là dương tính với CD117. Ở bệnh nhân chúng tôi, trước mổ nghi là GIST dạ dày
nhưng trên hình ảnh học chỉ thấy được một u. Cho đến khi phẫu thuật thám sát
phát hiện hai u trên một cơ quan (dạ dày) và u thứ hai kích thước < 2cm. Sau
đó kết quả giải phẫu bệnh là u mô đệm đường tiêu hóa – GIST. Kết hợp với việc hỏi
bệnh sử, tiền sử chưa phát hiện bệnh lý di truyền hay khám chưa phát hiện thay
đổi sắc tố da, niêm mạc, nhiều khả năng hai u này là những GIST đơn độc, nguyên
phát. Để xác định rõ đặc điểm u cần làm hóa mô miễn dịch để có hướng theo dõi
và điều trị tiếp theo.
Điều trị
Hiện
nay một số giả thuyết đề nghị theo dõi khối u khi chẩn đoán GIST và kích thước
nhỏ hơn 2cm. Phương pháp lựa chọn hàng đầu trong điều trị GIST vẫn là phẫu thuật
lấy khối u triệt để, di căn hạch bạch huyết rất
hiếm, vì vậy việc nạo vét hạch bạch huyết thường không cần thiết. Phẫu
thuật được chỉ định khi khối u trên 2cm, không có di căn. Do đó bệnh nhân của
chúng tôi đã được chỉ định phẫu thuật cắt u. Trong mổ phát hiện thêm u thứ hai
kích thước < 2cm và cũng được cắt bỏ. GIST đáp ứng với hóa trị dưới 5% và
không đáp ứng với xạ trị. Đối với những trường hợp GIST tái phát hoặc di căn,
hoặc không thể phẫu thuật triệt để. Bệnh nhân sẽ được điều trị với liệu pháp
trúng đích là thuốc Imatinib Mesylate đường uống (Gleevec, Novartis, Basel,
Switzerland). Thời gian sống sau 5 năm sau phẫu thuật lấy triệt để khổi u khoảng
50% - 60%. Ở bệnh nhân của chúng tôi được chỉ định phẫu thuật và cắt trọn khối
u triệt để diện cắt bình thường hiện đang được làm hóa mô miễn dịch và theo dõi.
KẾT LUẬN
Nhiều
u GIST trên dạ dày không phải thường gặp nhưng thầy thuốc cần thận trọng để
tránh bỏ sót thương tổn. Phẫu thuật là phương pháp điều trị chọn lựa hàng đầu
cho những u còn chỉ định. Phẫu thuật nội soi điều trị GIST dạ dày là phương
pháp khả thi, an toàn và hiệu quả. Có thể thực hiện cắt dạ dày không điển hình
với chọn lựa bệnh phù hợp và phẫu thuật viên nội soi nhiều kinh nghiệm. Liệu
pháp Imatinib Mesylate cho những trường hợp tái phát và di căn mang lại thời
gian sống còn cao so với ung thư đường tiêu hóa.
TÀI LIỆU THAM KHẢO
1.
Chen YH, Liu
KH, el al (2012). “Laparoscopic resection of gastrointestinal stromal
tumors: safe, efficient, and comparable oncologic outcomes”, J Laparoendosc Adv Surg Tech A,22:758-763.
2.
Demetri
GD. (2005). “Gastrointestinal Stromal Tumors”. Principles and Practice of
Oncology. 7th Edition. Lippincott Williams & Wilkins, pp 919-929.
3.
Druker
BJ. (2003). “Imatinib as a paradigm of targeted therapies”. Journal of Clinical
Oncology, Vol 21, No 23s, pp 239-245.
4.
Joensuu
H. (2013). “Gastrointestinal stromal tumors: risk assessment and adjuvant
therapy”. Hematol Oncol Clin North Am. 27:889-904.
5.
Kim JJ, Lim JY, Nguyen SQ (2017). “Laparoscopic resection of
gastrointestinal stromal tumors: Does laparoscopic surgery provide an adequate
oncologic resection?” World J Gastrointest Endosc. 9(9):
448-455.
6.
Karakousis GC, Singer S, Zheng J, et al (2011). “Laparoscopic vs. open gastric
resections for primary gastrointestinal stromal tumors (GISTs): a size-matched
comparison”. Ann Surg Oncol. 18:599–605
7.
Liegl-Atzwanger
B, Fletcher JA, Fletcher CDM (2010). “Gastrointestinal stromal tumors”.
Virchows Arch 456:111–127.
8.
Phạm
Minh Hải, Lê Quan Anh Tuấn, Võ Tấn Long, Nguyễn Hoàng Bắc (2008). “Đặc điểm lâm
sàng, cận lâm sàng và kết quả sớm của phẫu thuật u mô đệm đường tiêu hoá”. Y học
TPHCM.
9.
Miettinen M, Lasota
(2006). J. Gastrointestinal stromal tumors: pathology and prognosis at
different sites.Semin Diagn
Pathol. 23:70-83.
10.
Nguyễn
Phi Hùng, Nguyễn Văn Mão và cộng sự (2006). “Phân típ mô bệnh học và giá trị
hoá mô miễn dịch để chẩn đoán GISTs trong sarcom ống tiêu hóa”. Tạp chí Y học
Tp Hồ Chí Minh, 10(4), tr: 99-103.
11.
Shu ZB, Sun
LB, et al (2013). “Laparoscopic versus open resection
of gastric gastrointestinal stromal tumors”. Chin J Cancer Res. 25:175-182.
12.
Warsi
AA, Peyser PM (2010). “Laparoscopic resection of gastric GIST and benign
gastric tumours: evolution of a new technique”. Surg Endosc.24:72–78.
KHOA NGOẠI TỔNG HỢP - BỆNH VIỆN TRƯỜNG ĐẠI HỌC Y DƯỢC CẦN THƠ