1.
Đại cương
Suy tim là tình trạng bệnh lý
trong đó cung lượng tim không đủ để đáp ứng nhu cầu oxy của cơ thể trong mọi
tình huống sinh hoạt của bệnh nhân. Hiện nay, suy tim được xem là vấn đề sức khỏe
toàn cầu, có xu hướng ngày càng tăng cùng với tỉ lệ tử vong cao. Có thể nói,
suy tim là hậu quả và là bước tiến triển cuối cùng trong điều trị các bệnh lý
tim mạch. Ở người trẻ, suy tim thường bắt nguồn từ các dị tật tim bẩm sinh, tổn
thương van tim; trong khi đó, ở người cao tuổi, suy tim thường là hậu quả của
tiến trình bệnh lý tim mạch do xơ vữa như tăng huyết áp, nhồi máu cơ tim, bệnh
tim do thiếu máu cục bộ, rối loạn nhịp và bệnh cơ tim phì đại…
Ba mục tiêu chính trong điều trị suy tim
bao gồm cải thiện các triệu chứng (khó thở, mệt mỏi, phù chi) để bệnh nhân có
thể sinh hoạt bình thường, đảm bảo chất lượng cuộc sống; giảm tỉ lệ nhập viện
và giảm tỉ lệ tử vong. Bên cạnh đó điều trị suy tim phải bao gồm điều trị các yếu
tố nguy cơ thường gặp như tăng huyết áp, đái tháo đường, nhồi máu cơ tim cấp, bệnh
lý van tim hoặc dị tật tim bẩm sinh, suy tim do rối loạn nhịp kéo dài…
Trong vài thập kỷ qua, nhiều nghiên cứu
lớn mang lại những cột mốc đột phá giúp cải thiện tử vong cho bệnh nhân suy tim
mạn, đặc biệt là suy tim phân suất tống máu giảm HFrEF (hình 1). Qua đó, các
nhóm thuốc chính đã chứng minh lợi ích trong điều trị suy tim bao gồm các thuốc
ức chế men chuyển hay ức chế thụ thể angiotensin I, ức chế beta giao cảm, lợi
tiểu kháng aldosterol, ivabradin và gần đây nhất là nhóm ức chế kép angiotensin
và neprilysin (ARNI) qua nghiên cứu PARADIGM-HF (2014) trong HFrEF và PARALLAX-HF (2020) trong suy tim phân suất
tống máu bảo tồn (HFpEF).

Hình 1. Những nghiên cứu lớn
trong điều trị suy tim HFrEF
2.
Từ lợi ích đến khuyến cáo sử dụng ARNI trong trong lâm sàng
suy tim
2.1. Suy tim phân suất tống
máu giảm (HFrEF)
2.1.1.
Cơ chế tác động của ARNI
trong suy tim
Sacubitril/Valsartan (ARNI) tác động đồng thời trên hai hệ
renin-angiotensin-aldosterol (RAA) và hệ peptid lợi niệu. Trên hệ RAA,
valsartan ức chế tại các thụ thể AT1 của angiotensin II từ đó ức chế tác động
co mạch, dẫn đến điều hóa mức huyết áp, giảm trương lực giao cảm, giảm tiết
aldosterol nên làm chậm quá trình xơ hóa, phì đại mô cơ tim. Trong khi đó, sacubitrol
là tiền chất, chuyển hóa thành chất ức chế neprilysin làm tăng nồng độ peptid lợi
niệu (natridiuretic peptid), đây là một đối vận (antagonist) nên khi tăng độ chất
này góp phần làm giãn mạch và thúc đẩy hiệu ứng tương tự như ức chế thụ thể AT1
của angiotensin II. Mặt khác, nguy cơ tăng hoạt tính angiotensin II do
neprilysin được kiểm soát bởi dùng cùng với valsartan. Kết quả chung là làm chậm
quá trình tiến triển tái cấu trúc mô cơ tim.
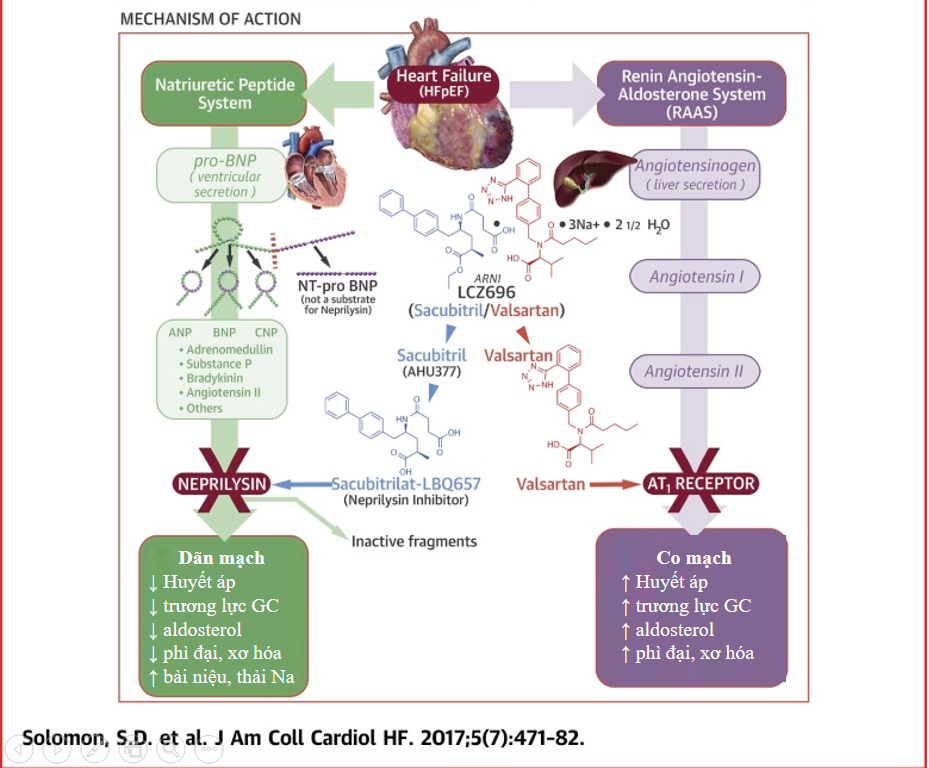
Hình 2. Cơ chế tác dụng của
Sacubitril/Valsartan (ARNI)
2.1.2.
Từ nghiên cứu PARADIGM-HF
đến khuyến cáo sử dụng ARNI
PARADIGM-HF là nghiên cứu lâm sàng lớn nhất được tiến hành
trên bệnh nhân suy tim. Nghiên cứu mù đôi này thực hiện trên 8442 bệnh nhân suy
tim phân độ NYHA II-IV, phân suất tống máu giảm (LVEF ≤ 40%) và đánh giá dựa
trên hai tiêu chí: tiêu chí chính là cộng gộp tử vong do tim mạch hoặc nhập viện
do suy tim; tiêu chí phụ gồm tử vong chung, thay đổi điểm KCCQ (Kansas City
Cardiomyopathy Questionnaire) tại thời điểm tháng, tỷ lệ rung nhĩ mới khởi phát
và suy giảm chức năng thận.
Kết quả của nghiên cứu PARADIGM-HF cho thấy
sacubitril/valsartan làm giảm 20% nguy cơ tử vong do tim mạch với số người cần
điều trị để cứu sống được thêm 1 người (number
needed to treat, NNT) là 32. Nghiên cứu này cũng cho thấy ARNI làm giảm
nguy cơ nhập viện do suy tim 21% với NNT bằng 36. Đây là nghiên cứu nền tảng
quan trọng nhất để sau đó, Sacubitril/Valsartan được ESC (2016) khuyến cáo thay
thế cho một thuốc ACEi nhằm làm giảm nguy cơ nhập viện do suy ti và tử vong
trên bệnh nhân HFrEF ngoại trú vẫn còn triệu chứng mặc dù đã điều trị tối ưu bằng
một thuốc ACEi, một thuốc chẹn beta và một thuốc lợi tiểu kháng aldosterol với
khuyến cáo mức I, bằng chứng mức B.
Nối tiếp ESC 2016, Hiệp
hội tim mạch học Hoa Kỳ (ACC/AHA) 2017 đã cập nhật khuyến cáo điều trị suy tim
trong nội khoa như sau: trên bệnh nhân HFrEF mạn có triệu chứng NYHA nhóm II
hay III dung nạp được một thuốc ACEi hay ARB, việc thay thế bằng một thuốc ARNI
được khuyến cáo nhằm giảm tỉ lệ biến chứng và tử vong.
2.1.3.
Cập nhật hướng dẫn điều
trị suy tim mạn của Bộ Y tế 2020
Điểm nhấn rõ nét nhất từ hướng dẫn điều trị suy tim mạn của
Bộ Y tế (2020) là khuyến cáo chỉ định ức chế kép thụ thể Angiotensin –
Neprilysin (ARNI) trong điều trị suy tim mạn tính có phân suất tống máu giảm, đặc
biệt là những bệnh nhân đã điều trị bằng các nhóm thuốc suy tim cơ bản tối ưu (ACEI,
BB, lợi tiểu kháng aldosterol) nhưng không đáp ứng (hình 3).
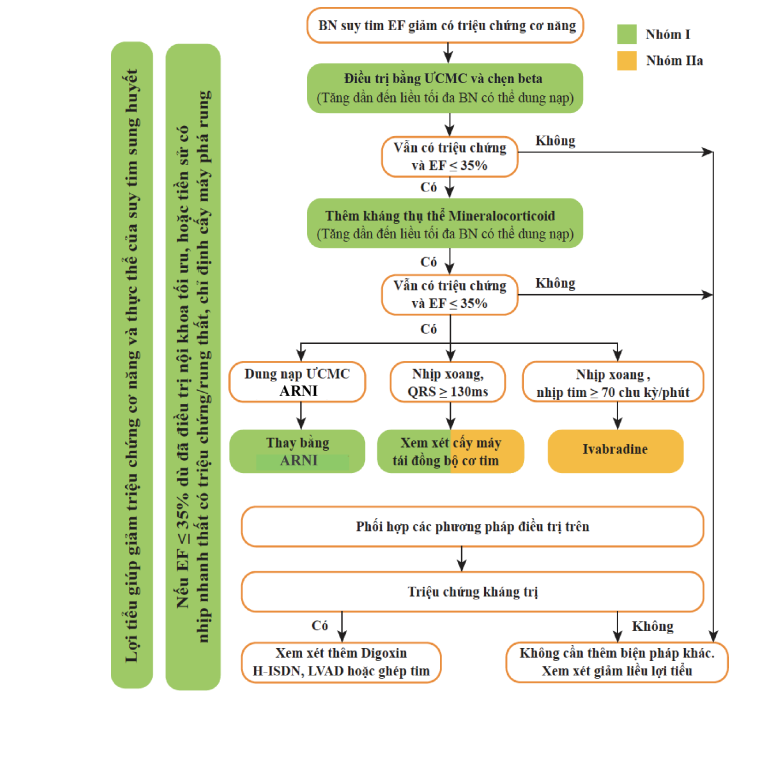
Hình 3. Lược đồ điều trị HFrEF
theo ESC 2016 và BYT 2020
Ngoài ra, ARNI cũng được cân nhắc sử dụng cho bệnh nhân suy
tim mạn cũng như suy tim tim cấp đã ổn định huyết động mà không cần phải sử dụng
dụng ức chế men chuyển và ức chế thụ thể trước đó.
Khi điều trị suy tim mạn bằng ARNI, liều bắt đầu là 50mg x 2
lần/ngày hoặc 100mg x 2 lần/ngày; sau đó dựa trên đáp ứng của bệnh nhân (triệu
chứng lâm sàng) có thể tăng đến liều tối đa là 200mg x 2 lần/ngày.
Cần thận trọng và lưu ý chống chỉ định ARNI trong trường hợp
phù mạch với thuốc ức chế men chuyển, suy thận, hẹp động mạch thận hai bên và
phụ nữ có thai…
2.2. Suy tim phân suất tống
máu bảo tồn (HFpEF)
Suy tim phân suất tống máu bảo tồn chiếm tỉ lệ khoảng 50%
trên các bệnh nhân suy tim và tỉ lệ này được dự toán tăng lên theo quá trình
già hóa dân số cùng với sự gia tăng các bệnh mạn tính như tăng huyết áp, đái
tháo đường, béo phì và rung nhĩ. Hiện nay chưa có phác đồ tối ưu làm giảm tỉ lệ
mắc bệnh và tử vong của bệnh nhân HfpEF, điều trị bằng thuốc chủ yếu nhằm giảm
các triệu chứng như lợi tiểu và điều trị các bệnh lý đồng mắc. Thuốc chủ lực điều
trị hiện nay vẫn là ACEi và ARB.
Trong những năm gần đây, sacubitril/valsartan đã được chứng
minh hiệu quả rõ rệt giảm tử vong và nhập viện trên suy tim phân suất tống máu
giảm, và đang từng bước chinh phục suy tim phân suất tống máu bảo tồn. Với
nghiên cứu PARAGON-HF 2019, ức chế
kép angiotensin và neprilysin cho thấy có thể giảm tỉ lệ nhập viện ở bệnh nhân
HFpEF tốt hơn so với valsartan đơn trị.
Đầu tháng 9/2020 vừa qua, nghiên cứu lớn thứ hai là PARALLAX-HF (một nghiên cứu ngẫu nhiên,
mù đôi, thực hiện trên 2569 bệnh nhân HFpEF, tuổi trung bình là 73, tỉ lệ nữ
51%) so sánh giữa sacubitril/neprilysin với liều tối ưu của enalparil (ACEi),
valsartan (ARB) và placebo. Kết quả nghiên cứu cho thấy: giảm rõ rệt (16,4%) trị
số NT-proBNP ở tuần thứ 12. Kết quả này khắc phục được các hạn chế của nghiên cứu
PARAGON và cho thấy tiềm năng về lợi ích của ức chế kép trong điều trị HFpEF.
Tuy nhiên kết quả của PARALLAX ở tiêu chỉ đánh giá thứ hai
chưa cho thấy có khác biệt ý nghĩa thống kê giữa ức chế kép và nhóm đối chứng
sau 24 tuần, bao gồm khoảng cách đi bộ trong 6 phút, chất lượng cuộc sống (đánh
giá qua bộ câu hỏi KCCQ) và mức phân loại suy tim theo NYHA.
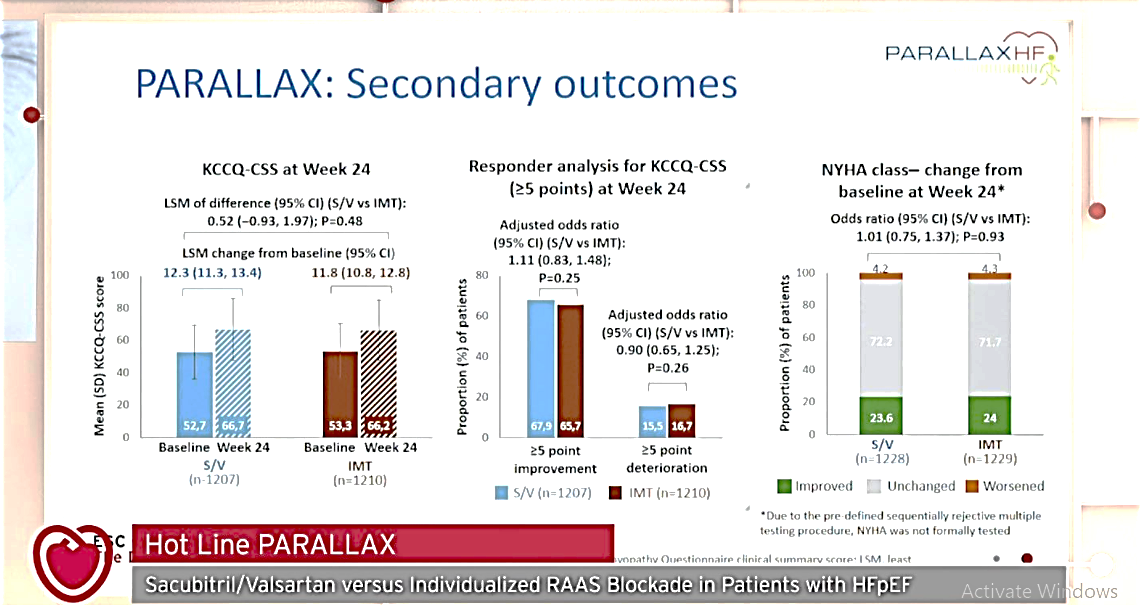
Hình 4. Kết quả nghiên cứu của
nghiên cứu PARALLAX-HF (2020)
(nguồn:
báo cáo trực tuyến tại hội nghị tim mạch
ESC
2020)
Đánh giá về biến cố bất lợi do thuốc, nhìn chung, ngoại trừ
các biến cố suy tim, các tác dụng ngoại ý nghiêm trọng đã được báo cáo với tỷ lệ
bệnh nhân ở cả hai nhóm tương tự nhau, các biến cố suy tim (chẳng hạn như suy
tim nặng hơn cần nhập viện hoặc không cần nhập viện) là những tác dụng phụ
nghiêm trọng thường gặp nhất và xảy ra ở nhiều bệnh nhân trong nhóm chỉ dùng liều
tối ưu ACEi/ARB hơn so với nhóm sacubitril/valsartan. Một phân tích post hoc cho thấy sacubitril / valsartan
làm giảm 50% nguy cơ nhập viện do suy tim (p = 0,005). Bệnh nhân trong nhóm
sacubitril/valsartan cũng có sự suy giảm chức năng thận thấp hơn đáng kể (dựa
trên mức lọc cầu thận ước tính; eGFR) ở tuần thứ 24.
Cuối cùng, với những dữ liệu từ nghiên cứu PARAGON-HF (2019)
và PARALLAX (2020), lợi ích ức chế kép (ARNI) trong điều trị HFpEF ngày càng rõ
rệt hơn và có thể là chủ lực trong điều trị HFpEF trong tương lai.
3.
Các tương tác thuốc cần thận trọng trong điều trị suy tim mạn
tính
3.1. Tương tác thuốc cần thận trọng liên quan đến valsartan
Phối hợp giữa valsartan và lợi tiểu kháng aldosterol là cặp
phối hợp thường gặp trong điều trị suy tim mãn cả nội trú và ngoại trú. Tuy
nhiên, sự thật là tuy cả hai nhóm thuốc đều được khuyến cáo chỉ định cho bệnh
nhân suy tim, nhưng cả hai nhóm thuốc này đều tiềm ẩn nguy cơ tăng kali huyết của bệnh nhân do làm giảm
nồng độ aldosterol dẫn đến giảm trao đổi Na-K ở ống thận. Đây là yếu tố làm
tăng nguy cơ tử vong trên bệnh nhân tim mạch, đặc biệt là khi bệnh nhân đang
dùng digoxin.
Nguy cơ tăng kali huyết cần được được quan tâm nhiều hơn ở
những bệnh nhân cao tuổi, có tiền sử suy giảm chức năng thận, đái tháo đường,
suy tim nặng, mất nước, nhất là sử dụng đồng thời với những nhóm thuốc khác
cũng gia tăng K+ máu như cyclosporin, heparin, tacrolimus và
trimethorpim.
Về mặt giải pháp, cần kiểm tra kali máu và chức năng thận
trước khi bắt đầu điều trị và tiếp tục theo dõi một cách thường xuyên. Bệnh
nhân cần được tư vấn về nguy cơ tăng kali máu do thuốc cũng như biểu hiện của
tăng kali (mệt mỏi, yếu cơ, khó thở, buồn nôn, bơ phờ, ngứa ran tứ chi, tê bì,
mạch yếu, nhịp tim chậm và không đều). Đồng thời, tư vấn về chế độ ăn, hạn chế
các thực phẩm giàu kali cũng là điều cần thiết.

Hình 5. Thực phẩm giàu kali cần
chú ý
Khi sử dụng phối hợp với ARB, liều của spironolacton không
vượt quá 25mg mỗi ngày trên những bệnh nhân có nguy cơ cao.
3.2. Tương tác thuốc cần thận trọng liên quan đến sacubitril
Sacubitril có thể làm tăng nồng độ thuốc trong huyết tương
cũng như các thuốc được vận chuyển qua OATP1B1, 1B3 (các polypeptid vận chuyển
anion hữu cơ) như một số chất ức chế men HMG-CoA (Statin).
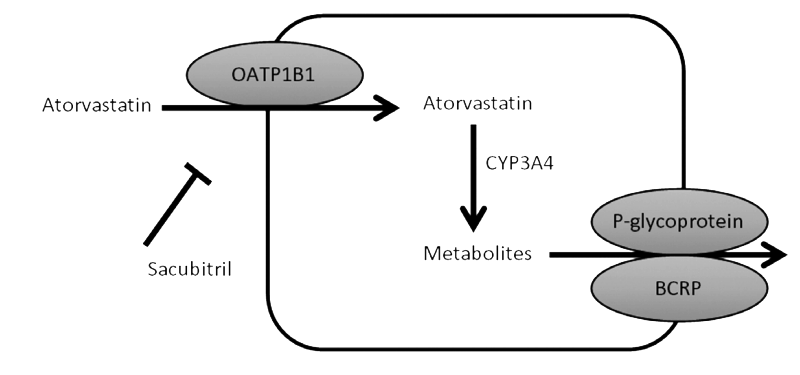
Hình 6. Cơ chế tương tác giữa
Sacubitril và Atorvastatin tại kênh OATP1B1
Khi sử dụng đồng thời, sacubitrol ngăn không cho
atorvastatin vận chuyển vào tế bào gan để thực hiện phản ứng liên hợp thành dạng
đào thải qua mật; vì vậy làm tăng nồng độ Cmax của atorvastatin gấp 2 lần và
AUC gấp 1,3 lần, do đó làm tăng nguy cơ biểu hiện các độc tính của statin bao gồm
đau cơ và tiêu cơ vân. Biểu hiện về
mặt cận lâm sàng của tương tác này là mức men creatinin kinase tăng cao vượt
quá 10 lần giới hạn bình thường được ghi nhận. Do đó nên thận trọng và theo dõi
chặt chẽ các phản ứng có hại do statin khi sử dụng cùng sacubitril. Tất cả các
bệnh nhân nên được tư vấn về bất kỳ cơn đau cơ, yếu cơ mà không rõ nguyên nhân,
đặc biệt nếu kèm sốt, khó chịu và/hoặc nước tiểu sẩm màu.
Hạn chế chọn statin vận chuyển chủ
yếu bởi các kênh OATP1B1 và OATP1B3 như atorvastatin,
simvastatin và lovastatin. Nên ngừng điều trị nếu creatinin kinase
tăng rõ rệt mà không phải do nguyên nhân gắng sức như tập thể dục.
Kết luận
Với các bằng chứng hiện tại, Sacubitril/Valsartan (ARNI) được xem là bước tiến mới trong điều trị
suy tim mạn với phân suất tống máu
giảm khi các điều trị cơ bản (ACEI, BB, lợi tiểu kháng aldosterol) không đáp ứng
đầy đủ. Bên cạnh đó, các lợi ích của ARNI trên bệnh nhân suy tim phân suất tống
máu bảo tồn ngày càng có nhiều tiềm năng. Tuy nhiên khi sử dụng ARNI cần lưu ý
thận trọng, chống chỉ định và các tương
tác thuốc tiềm ẩn có thể gây tăng kali máu cũng như tăng tác dụng phụ đau
cơ và tiêu cơ vân khi dùng cùng với statin.
TÀI
LIỆU THAM KHẢO
1. Bộ Y tế, hướng dẫn chẩn đoán và điều trị suy
tim mạn tính 2020
2. Khuyến cáo điều trị suy tim Hội tim mạch học
Việt Nam 2018
3. Dược thư quốc gia Việt Nam 2018
4. McMurray JJV, Packer M, Desai
AS et al. Angiotensin-neprilysin inhibition versus enalapril in heart failure. N
Engl J Med 2014 Sep 11;371(11):993-1004.
5. 2016 ESC Guidelines for the diagnosis and
treatment of acute and chronic heart failure: The Task Force for the diagnosis
and treatment of acute and chronic heart failure of the European Society of
Cardiology (ESC)
6. https://www.escardio.org/The-ESC/Press-Office/Press-releases/PIESKE
7. Chan KH, Pournazari P, Champagne P. Rhabdomyolysis
as a Side Effect of the Drug Interaction between Atorvastatin and Sacubitril/
Valsartan. Canadian Journal of General Internal Medicine volume 15 (2020)
Tổ Thông tin thuốc-Dược lâm sàng
Khoa Dược – Bệnh viện Đại
học Y Dược Cần Thơ