Trong thời gian qua, khoa Phụ Sản đã tiếp nhận nhiều người bệnh sa tạng chậu và điều trị cho từng người bệnh bằng các phương pháp phù hợp, bao gồm điều trị bảo tồn và phẫu thuật ngả âm đạo.
Bắt đầu từ tháng 2 năm 2024, phẫu thuật nội soi ổ bụng đặt mảnh ghép treo sàn chậu vào mỏm nhô xương cùng được khoa Phụ Sản - Bệnh viện Trường Đại học Y Dược Cần Thơ triển khai thực hiện và cho kết quả đáng khích lệ.
Trường hợp lâm sàng: Người bệnh nữ, 66 tuổi, vào viện với triệu chứng khối sa ở vùng âm đạo. Qua thăm khám người bệnh được chẩn đoán sa bàng quang độ 3, sa tử cung độ 3, sa trực tràng độ 3 (theo POP-Q) kèm theo triệu chứng đường tiểu dưới (són tiểu, tiểu phải đẩy khối sa vào trong), triệu chứng hậu môn - trực tràng (táo bón, cảm giác còn phân trong trực tràng sau khi đi tiêu), triệu chứng rối loạn tình dục. Sau khi nhập viện người bệnh được thăm khám, đánh giá liên khoa và làm các xét nghiệm tiền phẫu. Người bệnh được tư vấn phẫu thuật nội soi đặt mảnh ghép cố định sàn chậu vào mỏm nhô xương cùng. Ekip phẫu thuật kết hợp liên chuyên khoa Ngoại tổng hợp và Phụ Sản gồm: Ths. BS Nguyễn Văn Hiên, Ths.BSCKI Nguyễn Lê Gia Kiệt, BSCKI. Võ Thị Ánh Trinh, BS Nguyễn Thị Thanh Tuyền với tổng thời gian mổ là 150 phút. Sau mổ 5 ngày, người bệnh được xuất viện với tình trạng hậu phẫu ổn định, không còn khối sa vùng âm đạo. Khi xuất viện, người bệnh được hướng dẫn hạn chế yếu tố nguy cơ và bổ sung nội tiết tại chỗ. Tái khám sau 2 tuần: vết mổ lành tốt, không còn khối sa vùng âm đạo, triệu chứng đường tiểu dưới và hậu môn trực tràng hầu như được cải thiện.
Có thể thấy phẫu thuật nội soi đặt mảnh ghép cố định sàn chậu vào mỏm nhô xương cùng là một phương pháp điều trị với hiệu quả cao, ít biến chứng, phù hợp với người bệnh trẻ tuổi còn hoạt động tình dục. Ưu điểm của phương pháp này là người bệnh giữ được tử cung, thời gian phục hồi sớm, số ngày nằm viện ngắn, đường rạch da nhỏ, ít tác động vào ruột, phục hồi được cấu trúc giải phẫu và cải thiện chất lượng cuộc sống.
Hình 1. Hình ảnh phẫu thuật nội soi bóc tách phúc mạc và khâu cố định mảnh ghép
1. Tổng quan về sa tạng chậu
Sa tạng chậu là sự sa xuống của một hay nhiều cơ quan vùng chậu gồm: bàng quang, tử cung, âm đạo, trực tràng, ruột… khỏi vị trí ban đầu.
Sa tạng chậu thường găp ở phụ nữ lớn tuổi, đặc biệt sau tuổi mãn kinh, gây ra các triệu chứng ảnh hưởng đến chất lượng cuộc sống của bệnh nhân. Yếu tố nguy cơ phần lớn là do sinh đẻ nhiều lần, lao động nặng, tăng áp lực ổ bụng do béo phì hoặc bệnh lý mạn tính,rối loạn dinh dưỡng, sự sụt giảm estrogen làm suy yếu các cơ vùng chậu. Theo thống kê của Jokhio và cộng sự năm 2020 có khoảng 64% phụ nữ mãn kinh có tình trạng sa tạng vùng chậu.
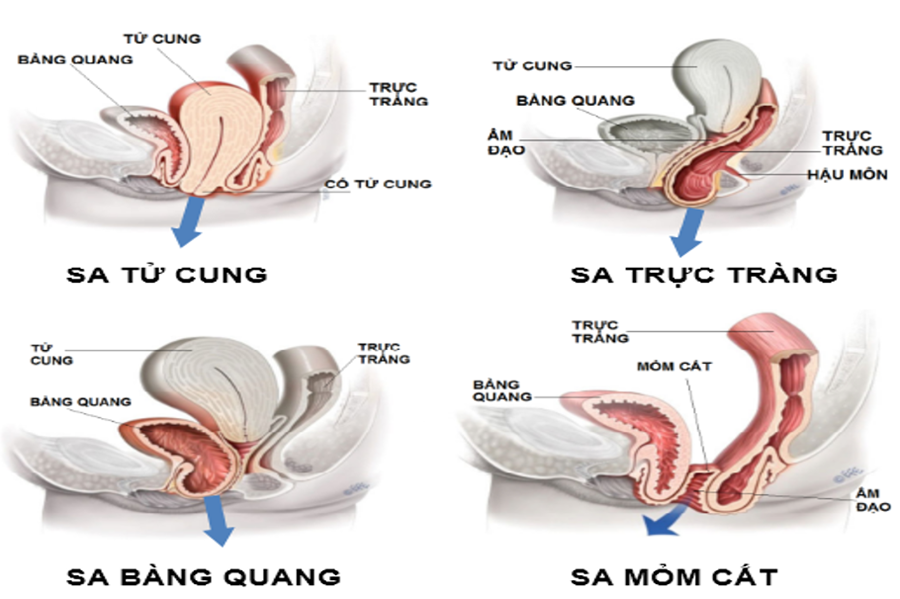
Hình 2. Sa tạng chậu
2. Triệu chứng lâm sàng của sa tạng chậu
Triệu chứng của sa tạng chậu gồm 5 nhóm chính:
- Triệu chứng khối sa tạng chậu: khối phồng âm đạo, trằn nặng vùng chậu, xuất huyết-tiết dịch- nhiễm trùng khối sa, đẩy khối sa lên khi đi tiêu tiểu…
- Triệu chứng đau: đau bụng dưới, đau hông lưng, đau vùng âm hộ, âm đạo, tầng sinh môn, đau thần kinh thẹn.
- Triệu chứng đường tiểu dưới: tiểu gấp, són tiểu, tiểu không hết, tiểu không kiểm soát…
- Triệu chứng hậu môn- trực tràng: táo bón, tiêu không kiểm soát, cảm giác tống phân không hết, sa trực tràng, chảy chất nhầy từ khối sa trực tràng
- Rối loạn tình dục: đau khi giao hợp, giảm cảm giác, âm đạo rộng.
3. Phương pháp điều trị sa tạng chậu
Sàn chậu là một thể thống nhất. Những chuyên khoa phối hợp trong điều trị rối loạn chức năng sàn chậu: phụ khoa- mãn kinh, niệu khoa, chuyên khoa hậu môn trực tràng, chuyên khoa ngoại tiêu hóa, vật lý trị liệu, chuyên khoa tình dục học, chuyên khoa tâm thần, chuyên khoa nội thần kinh.
Mục tiêu điều trị sa tạng chậu: cải thiện triệu chứng rối loạn vùng sàn chậu, phục hồi cấu trúc giải phẫu vùng sàn chậu.
Phương pháp điều trị sa tạng chậu:
- Điều trị bảo tồn:
+ Thay đổi lối sống, thói quen sinh hoạt
+ Thay đổi thói quen ăn uống
+ Bổ sung nội tiết: Estrogen làm gia tăng lưu lượng máu đến niệu đạo và gia tăng thụ cảm α-adrenergic, tăng sự tích tụ collagen, tăng mạch máu đến đám rối mao mạch quanh niệu đạo, làm tăng mức độ đóng kín niệu đạo.
+ Thuốc điều trị triệu chứng: bàng quang tăng hoạt, táo bón chức năng, điều trị hội chứng ruột kích thích
+ Tập vật lý trị liệu sàn chậu: tập co cơ sàn chậu (co giữ, co nhanh), phản hồi sinh học (BIOFEEBACK), điện cơ sàn chậu (EMG)
+ Đặt vòng nâng: Vòng nâng Pessary là một phương pháp điều trị nội khoa, một dụng cụ không xâm lấn sử dụng đặt vào âm đạo nhằm nâng đỡ đưa các cơ quan bị sa về vị trí bình thường, điều trị triệu chứng của sa tạng chậu và tiểu không kiểm soát khi gắng sức, bảo tồn tử cung.
- Điều trị phẫu thuật:
+ Ngả bụng: Khâu cố định tử cung/ mỏm cắt vào mỏm nhô, khâu cố định tử cung/ mỏm cắt vào dải chậu lược, khâu cố định tử cung/ mỏm cắt vào thành bụng.
+ Ngả âm đạo: dãy treo xuyên lỗ bịt (TOT), đặt mảnh ghép ngã âm đạo thành trước, mảnh ghép ngã âm đạo thành sau, phẫu thuật điều trị sa niêm mạc trực tràng.
BSCKI. Võ Thị Ánh Trinh - ThS.BS. Nguyễn Văn Hiên
Tài liệu tham khảo
1. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M. Lifetime risk of stress urinary incontinence or pelvic organ prolapse surgery. Obstetrics and gynecology. Jun 2014;123(6):1201-1206. doi:10.1097/aog.0000000000000286
2. Wattiez A, Canis M, Mage G, Pouly JL, Bruhat MA. Promontofixation for the treatment of prolapse. The Urologic clinics of North America. Feb 2001;28(1):151-157. doi:10.1016/s0094-0143(01)80017-3
3. Jokhio AH, Rizvi RM, MacArthur C. Prevalence of pelvic organ prolapse in women, associated factors and impact on quality of life in rural Pakistan: population-based study. BMC women's health. Apr 28 2020;20(1):82. doi:10.1186/s12905-020-00934-6
4. Julian TM. The efficacy of Marlex mesh in the repair of severe, recurrent vaginal prolapse of the anterior midvaginal wall. American journal of obstetrics and gynecology. Dec 1996;175(6):1472-1475. doi:10.1016/s0002-9378(96)70092-3