1. Nhiễm khuẩn do vi khuẩn kỵ khí
Dựa theo đặc điểm dinh dưỡng và sự dung nạp oxy, các chủng vi khuẩn được chia thành các nhóm gồm: hiếu khí, kỵ khí, hiếu khí tùy nghi. Một số chủng vi khuẩn kỵ khí bắt buộc sẽ nhân lên ở nơi có nồng độ oxy thấp (ví dụ, mô hoại tử, mô không có mạch máu). Với những loại vi khuẩn này, oxy là chất độc đối với chúng. Vi khuẩn kỵ khí bắt buộc là thành phần chính của hệ vi sinh vật bình thường trên các màng nhày niêm mạc, đặc biệt là miệng, đường tiêu hoá dưới và âm đạo; các vi khuẩn kỵ khí này gây bệnh khi hàng rào niêm mạc bình thường bị phá vỡ.
Vi khuẩn kỵ khí gram âm và một số nhiễm trùng do chúng gây ra bao gồm:
- Các chủng thuộc chi Bacteroides (B.fragilis, B.ovatus…): thường gặp nhất trong nhiễm trùng trong ổ bụng.
- Fusobacterium sp: thường gặp trong các ổ abcess, nhiễm trùng vết thương, nhiễm trùng phổi và nhiễm trùng nội sọ.
- Porphyromonas: thường gặp trong viêm phổi hít và viêm quanh răng.
- Prevotella sp: nhiễm trùng trong ổ bụng và viêm mô mềm.
Hình 1. Một số nhiễm trùng liên quan đến vi khuẩn kỵ khí
(Tally, Francis P. (1981). Hospital Practice, 16(12), 117–132.)
Kỵ khí Gram dương và một số nhiễm trùng do chúng gây ra bao gồm
- Actinomyces: Nhiễm trùng ở đầu, cổ, bụng, vùng chậu và viêm phổi do hít
- Clostridia: Nhiễm khuẩn ổ bụng (viêm ruột hoại tử do clostridium), nhiễm khuẩn phần mềm, và hoại thư sinh hơi gây ra
- Clostridioides difficile gây tiêu chảy (viêm đại tràng giả mạc)
- Peptostreptococcus: Nhiễm trùng trong miệng, đường hô hấp, và nhiễm trùng trong ổ bụng
- Propionibacterium: Nhiễm trùng vật liệu nhân tạo từ bên ngoài đưa vào cơ thể (ví dụ dẫn lưu não thất ổ bụng, khớp giả, hoặc thiết bị tim)
Nhiễm trùng kị khí điển hình là thường có các biểu hiện tạo mủ, hình thành áp xe và hoại tử mô; đôi khi có huyết khối tĩnh mạch nơi nhiễm khuẩn, sinh hơi hoặc cả hai. Nhiều vi khuẩn kị khí có thể sản xuất enzym gây phá hủy mô. Thông thường, vi khuẩn kỵ khí có mặt đồng thời với vi khuẩn hiếu khí (nhiễm trùng kị khí hỗn hợp).
Các dấu hiệu gợi ý nhiễm trùng kị khí bao gồm:
- Khí trong mủ hoặc trong mô tổn thương
- Mủ hoặc mô tổn thương có mùi thối
- Hoại tử mô tổn thương
- Khu vực nhiễm trùng gần niêm mạc, nơi có vi khuẩn kỵ khí trong hệ vi sinh vật bình thường.
2. Vai trò của metronidazol trong nhiễm khuẩn kỵ khí
Metronidazol là một dẫn chất 5-nitro-imidazol chỉ Bacteroides, Fusobacterium và các vi khuẩn kỵ khí bắt buộc khác, nhưng không có tác dụng trên vi khuẩn hiếu khí.
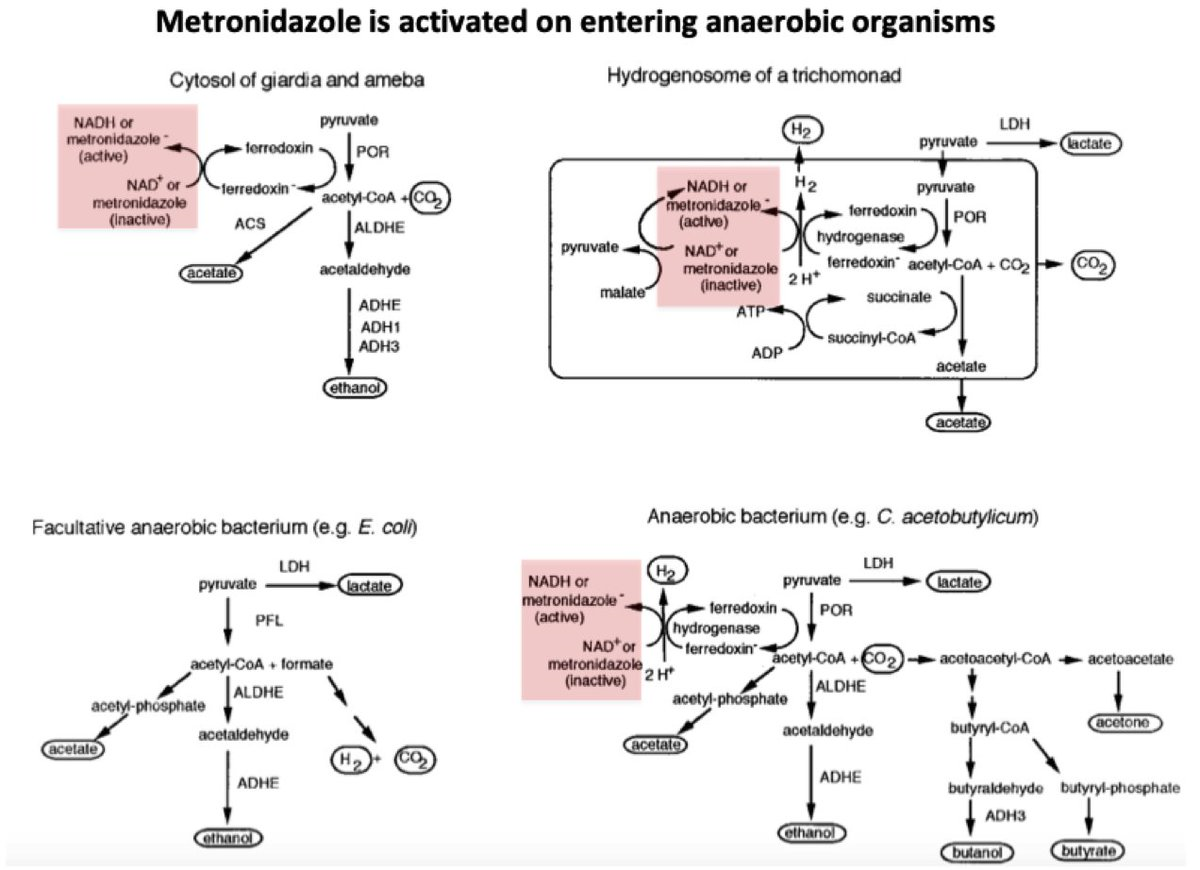
Hình 2. Cơ chế tác dụng của metronidazol trên các chủng kỵ khí
Cơ chế của metronidazol có thể liên quan đến hiện tượng khử hóa nhóm nitro thành các chất trung gian độc với tế bào. Các chất này liên kết với cấu trúc xoắn của phân tử DNA làm vỡ các sợi này và cuối cùng làm tế bào chết. Nồng độ trung bình có hiệu quả của metronidazol là 8 microgam/ml hoặc thấp hơn đối với hầu hết các vi khuẩn nhạy cảm. Một chủng vi khuẩn khi phân lập được coi là nhạy cảm với thuốc khi MIC không quá 16 microgam/ml.
Khi bị nhiễm cả vi khuẩn ái khí và kỵ khí, phối hợp metronidazol với các thuốc kháng khuẩn khác có thể cần thiết, tuy nhiên cần lưu ý về hiện tượng chồng phổ khi phối hợp thuốc. Bacteroides fragilis hoặc Melaninogenicus thường gây nhiễm khuẩn phổi dẫn đến áp xe sau thủ thuật hút đờm dãi, viêm phổi hoại tử kèm áp xe phổi và viêm màng phổi mủ. Khi đó cần phối hợp metronidazol hoặc clindamycin với một kháng sinh loại beta lactam. Áp xe não hoặc nhiễm khuẩn răng do cả vi khuẩn ái khí và kỵ khí cũng điều trị theo cùng nguyên tắc trên. Trong nhiễm khuẩn ổ bụng kèm abcess như abcess ruột thừa, nhiễm khuẩn sau phẫu thuật ruột và áp xe gan, và khi nhiễm khuẩn phụ khoa như viêm nội mạc tử cung nhiễm khuẩn và abcess cần kết hợp metronidazol với một kháng sinh loại beta lactam, chẳng hạn như cefoperazon hoặc ceftazidim. Metronidazol tác dụng tốt chống Bacteroides nên thường dùng trong dự phòng trước phẫu thuật dạ dày - ruột, ví dụ như cắt ruột thừa.
3. Quản lý sử dụng kháng sinh trong nhiễm khuẩn kỵ khí: cần tránh trùng lặp phổ tác dụng
Trong trường hợp nghi ngờ liên quan đến vi khuẩn kỵ khí (như nhiễm khuẩn ổ bụng, viêm phổi hít, hay nhiễm khuẩn hậu phẫu), việc kê đơn cần hạn chế phối hợp chồng lấp phổ kỵ khí. Đây là một nội dung tiếp cận trong quản lý sử dụng kháng sinh hợp lý tại bệnh viện theo quyết định 5631/QĐ-BYT của Bộ Y tế. Theo một nghiên cứu trên 163 bệnh nhân phẫu thuật liên quan đến nhiễm khuẩn ổ bụng, phối hợp piperacillin/tazobactam với metronidazol không mang lại lợi ích so với nhóm sử dụng piperacillin đơn trị và trong một số trường hợp có thể mang lại kết cục lâm sàng xấu. Những phối hợp như thế này được gọi là chồng lấp phổ kỵ khí (double coverage anaerobics). Theo nghiên cứu của Shang và cộng sự, không có lợi ích khi phối hợp giữa meronidazol với các betalactam/ức chế betalactamase hoặc carbapenem trên những bệnh nhân phẫu thuật viêm ruột thừa cấp. Kết quả nghiên cứu khuyến cáo các phối hợp này.
Với góc độ dược lý học lâm sàng, một số kháng sinh có phổ tác dụng đã bao phủ tác nhân kỵ khí, không cần phải phối hợp thêm metronidazol khi điều trị nhiễm khuẩn nghi có vai trò của vi khuẩn kỵ khí.
Bảng 1. Một số kháng sinh có phổ trên vi khuẩn kỵ khí
Cephalosporins | Cefoxitin, Cefotaxim |
Ức chế beta-lactamase | Amoxicillin/clavuclanate, Ampicillin/sulbactam, Piperacillin/tazobactam, Ticarcillin/clavuclante |
Carbapenem | Ertapenem, Meropenem, Imipenem, Doripenem |
Các kháng sinh khác | Clindamycin, Metronidazol, Moxifloxacin, Vancomycin, Tigecyclin |
Theo các khuyến cáo điều trị và tiếp cận quản lý sử dụng kháng sinh tại bệnh viện, không khuyến cáo sử dụng đồng thời hai hoặc nhiều thuốc kháng sinh có hoạt tính chống kỵ khí (ví dụ như carbapenem và metronidazol, hay amoxicillin/clavulanat và metronidazol) ngoại trừ một số trường hợp nhất định. Chống lấp phổ kỵ khí không cần thiết có liên quan đến tăng chi phí bệnh viện, nguy cơ nhiễm mầm bệnh kháng thuốc do tổn hại phụ cận, tăng nguy cơ gặp các phản ứng có hại và tương tác thuốc.
Mặt khác, không khuyến cáo sử dụng metronidazol đơn trị, đặc biệt trong các trường hợp nhiễm khuẩn bệnh viện do vi khuẩn kỵ khí chỉ là một tác nhân gây bệnh phối hợp với các chủng khác (gram dương hoặc gram âm). Trong trường hợp phối hợp, nếu kháng sinh điều trị gram dương hoặc gram âm có hoạt lực bao phủ được vi khuẩn kỵ khí thì không cần chỉ định metronidazol để tránh trùng lấp phổ không cần thiết.
4. Kết luận
Việc phối hợp metronidazol với các kháng sinh phổ rộng có hoạt tính kỵ khí (như carbapenem, moxifloxacin, tigecyclin và betalactam/ức chế betalactamase) là không cần thiết, không mang lại lợi ích nhưng có thể gây tổn hại phụ cận dẫn đến đề kháng, biến cố bất lợi do thuốc và tăng chi phí điều trị không cần thiết.
Đơn vị Dược lâm sàng – Thông tin thuốc – Khoa Dược
Tài liệu tham khảo:
1. Bộ Y tế (2020), Quyết định 5631/QĐ-BYT về hướng dẫn Quản lý sử dụng kháng sinh tại bệnh viện;
2. Bộ Y tế (2015), Hướng dẫn sử dụng kháng sinh
3. Bộ Y tế (2018), Dược thư Quốc gia Việt Nam
4. Lendelle Raymond, PharmD, Eris Cani, BS, PharmD, BCPS, Cosmina Zeana, MD, William Lois, MD, Tae Park, PharmD, BCPS, BCIDP, 719. Clinical Outcomes of Single versus Double Anaerobic Coverage for Intra-abdominal Infections, Open Forum Infectious Diseases, Volume 7, Issue Supplement_1, October 2020, Page S410
5. Song YJ, Kim M, Huh S, et al. Impact of an Antimicrobial Stewardship Program on Unnecessary Double Anaerobic Coverage Prescription. Infect Chemother. 2015;47(2):111-116. doi:10.3947/ic.2015.47.2.111
6. Perrone G, Sartelli M, Mario G, et al. Management of intra-abdominal-infections: 2017 World Society of Emergency Surgery guidelines summary focused on remote areas and low-income nations. Int J Infect Dis. 2020 Oct;99:140-148.
7. Shang Q, Geng Q, Zhang X, Guo C. The efficacy of combined therapy with metronidazole and broad-spectrum antibiotics on postoperative outcomes for pediatric patients with perforated appendicitis. Medicine (Baltimore). 2017;96(47):e8849.