1. Đại
cương
Thuốc
kháng viêm không steroid (NSAIDs) là nhóm các thuốc giảm đau, kháng viêm có hiệu
quả cao trong điều trị các cơn đau do viêm trong các bệnh lý như viêm khớp dạng
thấp, thoái hóa khớp, thống phong... nhờ ức chế thành lập prostanglandin thông
qua việc cyclo-oxygenase (COX), đặc biệt là COX2.
Hiệu quả giảm đau, kháng viêm của các thuốc có
liều trung bình hầu như tương đương nhau. Bên cạnh tác dụng không mong muốn
trên dạ dày – ruột thì các nguy cơ tim mạch được báo cáo ngày càng nhiều hiện
nay. Các NSAIDs, đặc biệt là NSAIDs thế hệ mới (như coxibs) được báo cáo làm
tăng nguy cơ xuất hiện biến cố huyết khối tim mạch, bao gồm nhồi
máu cơ tim, đột quỵ và có thể dẫn đến tử vong. Nguy cơ này có thể xuất hiện
sớm trong vài tuần đầu và có thể tăng theo thời gian dùng thuốc, đặc
biệt được ghi nhận chủ yếu ở liều cao. Do vậy cần thận trọng khi
sử dụng NSAIDs kéo dài để điều trị các cơn đau mạn tính trên những bệnh nhân có
nguy cơ cao như người cao tuổi, người có sẵn bệnh lý tim mạch, bệnh thận cấp và
mạn tính, sử dụng nhiều thuốc đồng thời.
2. Các
cơ chế ảnh hưởng đến tim mạch của thuốc kháng viêm NSAIDs
Thromboxan
A2 (TXA2) và prostacyclin (PGI2), cùng với prostaglandin,
là các sản phẩm chuyển hóa của acid arachidonic trên con đường eicosanoid. Trong đó TXA2 có
vai trò thúc đẩy kết tập, hình thành nút chặn tiểu cầu khi có tổn thương thành
mạch; trong khi PGI2 ức chế quá trình này tạo nên một trạng thái cân
bằng giúp máu trong lòng mạch lưu thông bình thường.
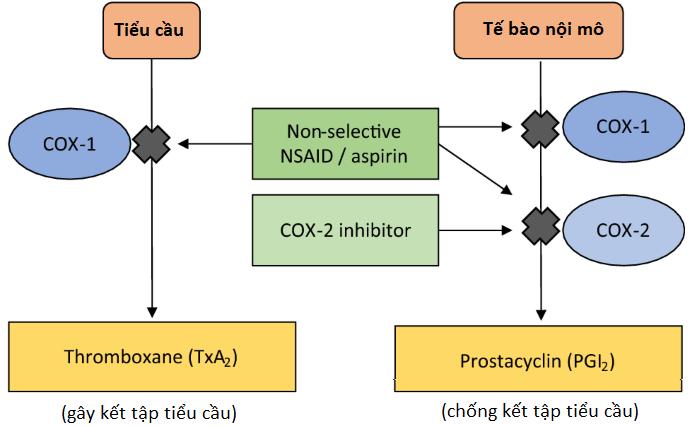
Hình
1. Cơ chế thúc đẩy
hình thành huyết khối do sử dụng NSAIDs
Do
đó, về mặt lý thuyết, các thuốc chọn lọc trên COX-2 có thể thúc đẩy con đường
COX-1 dẫn đến sự gia tăng nồng độ TXA2 tăng cao trong khi nồng độ
PGI2 giảm từ đó tăng nguy cơ hình thành huyết khối trong lòng mạch.
Bên
cạnh đó do ức chế prostaglandin và prostacyclin dẫn đến ức chế tác dụng giãn mạch
của các chất, điều này ảnh hưởng đến huyết động, đặc biệt trên các bệnh nhân
tim mạch, có bệnh mạch máu, bệnh thận. Mặt khác NSAIDs có độc tính trên thận
theo cơ chế vừa tổn thương trực tiếp mô học và vừa gây co động mạch thận (do ức
chế prostaglandin) dẫn đến giảm lưu lượng máu đến thận. Thêm vào đó, NSAIDs có
tác dụng giữ muối, nước dẫn đến tăng kali máu, tăng nguy cơ suy thận cấp và
tăng huyết áp. Việc sử dụng phối hợp 3 nhóm NSAIDs với thuốc lợi tiểu và ức chế
men chuyển không được khuyến cáo do thúc đẩy nguy cơ trên.
3. Nguy
cơ tim mạch khi sử dụng thuốc kháng viêm NSAIDs
3.1. Liên
quan giữa tác dụng chọn lọc trên COX và tai biến tiêu hóa và tim mạch trên lâm
sàng
Về
mặt lý thuyết, các NSAIDs càng chọn lọc trên COX-2 thì nguy cơ xuất huyết tiêu
hóa càng thấp, song nguy cơ tim mạch càng tăng. Chẳng hạn:
̶
etoricoxib và celecoxib là những chất ức
chế chọn lọc trên COX2;
̶
meloxicam và diclofenac là những chất ức
chế ưu tiên trên COX2
̶
ibuprofen, naproxen là những chất ức chế
COX không chọn lọc, hay có xu hướng ưu tiên hơn về COX1.
Do
vậy, xét về lý thuyết, nhóm coxibs có nguy cơ cao thúc đẩy các tai biến tim mạch
hơn, trong khi các thuốc như ibuprofen, naproxen có nguy cơ gây tai biến xuất
huyết cao hơn. Nhưng trên thực tế lâm sàng, tần suất gặp tai biến có xu hướng
tương quan nhưng không tuyến tính theo mức độ chọn lọc đó.
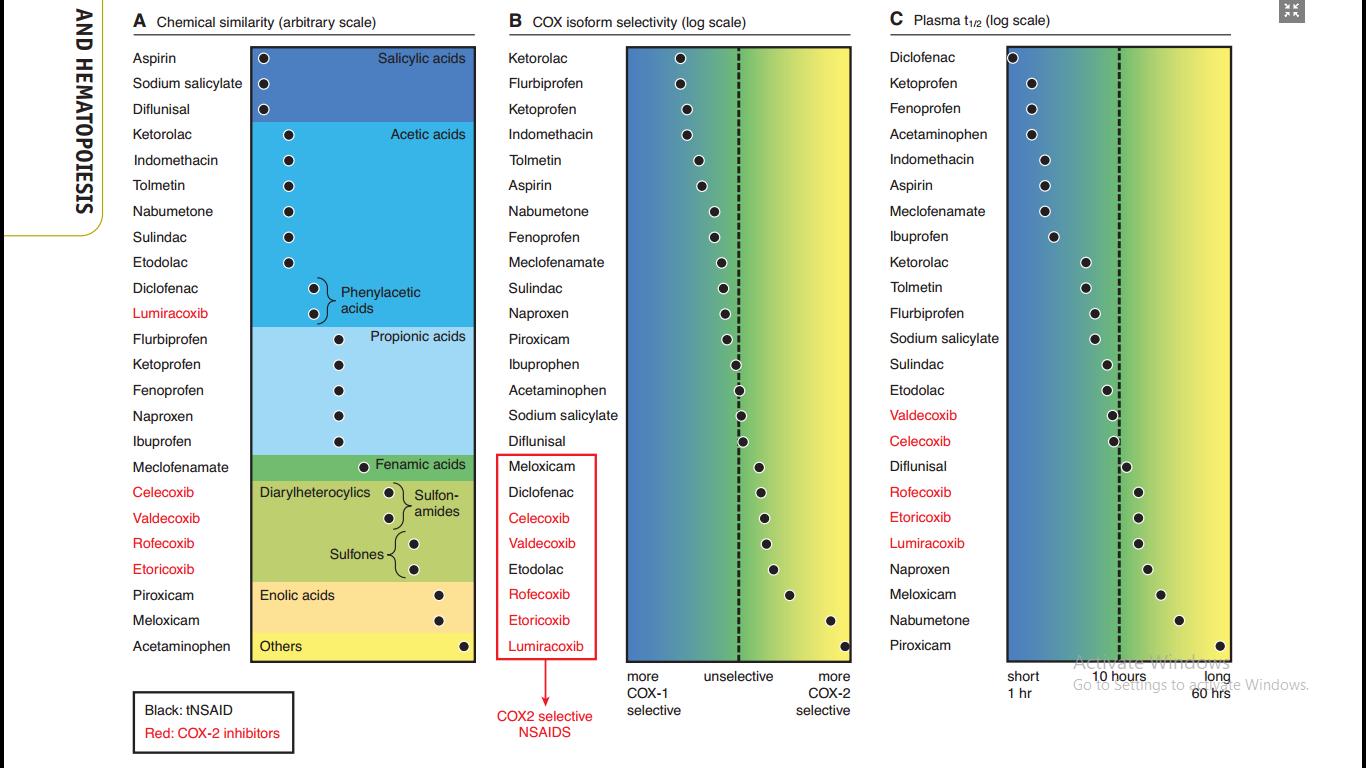
Hình
2. Phân loại NSAIDs
theo cấu trúc,tính chọn lọc COX và thời gian bán thải
3.2. Nguy
cơ tim mạch trên các NSAIDs thường gặp
Theo
cơ quan Quản lý dược phẩm châu ÂU (EMA), nguy cơ gây huyết khối tim mạch nên được
cảnh báo với cả nhóm thuốc NSAIDs bao gồm cả các NSAIDs chọn lọc trên COX2 và cả
các NSAIDs không chọn lọc.
3.2.1. Diclofenac
Diclofenac
được EMA cảnh báo về nguy cơ huyết khối từ 09/2013, sau đó cảnh báo này cũng được
đồng thuận bởi cơ quan quản lý Dược phẩm Singapore (HSA), Canada (Health Canada)
rằng diclofenac có liên quan đến sự gia tăng nguy cơ xuất hiện các biến cố tim
mạch liên quan đến tim và đột quỵ. Nguy cơ nhồi máu cơ tim tăng cao gấp 2 lần
khi sử dụng diclofenac trên những bệnh nhân viêm khớp hoặc thoái hóa khớp,
trong khi naproxen không làm tăng nguy cơ biến cố này.
Hiện
nay, diclofenac được khuyến cáo chống chỉ định trên những bệnh nhân suy tim sung huyết (từ độ II đến độ IV
theo Hội Tim New York – NYHA), bệnh tim
do thiếu máu cục bộ, bệnh động mạch
ngoại vi và bệnh mạch máu não. Mặt
khác cần cân nhắc thận trọng trên những bệnh nhân có yếu tố nguy cơ tim mạch rõ
rệt (tăng huyết áp, rối loạn lipid huyết, đái tháo đường, béo phì và nghiện thuốc
lá). Ngoài ra, thuốc cũng chống chỉ định trong trường hợp giảm đau trong phẫu
thuật ghép nối tắt động mạch vành do nguy cơ nhồi máu cơ tim và đột quỵ.
Các
thử nghiệm lâm sàng và dịch tễ dược học cho thấy diclofenac có nguy cơ tăng biết
cố tim mạch rõ rệt ở liều cao (150mg/ngày), dùng kéo dài và đặc biệt là khi sử
dụng cho những bệnh nhân có tiền sử nhồi máu cơ tim hoặc suy tim.
Ngoài
diclofenac, các NSAIDs không chọn lọc khác như aspirin (liều cao 325mg/ngày),
etodolac, ibuprofen, meloxicam, piroxicam... được Hội Lão khoa Hoa Kỳ xếp vào
nhóm thuốc không phù hợp cho người cao tuổi (>75 tuổi) trừ khi có những biện
pháp dự phòng đặc biệt.
3.2.2. Nhóm coxibs (celecoxib, etoricoxib)
Tháng
11/2016, theo kết quả nghiên cứu PRECISION,
một thử nghiệm lâm sàng ngẫu nhiên, mù đôi, có đối chứng, nhằm đánh giá độ an
toàn trên tim mạch của celecoxib, ibuprofen và naproxen cho thấy celecoxib
sử dụng ở mức liều trung bình (200mg/ngày) có độ an toàn trên tim mạch không
thua kém so với ibuprofen và naproxen. Cụ thể, tỷ lệ xuất hiện biến cố
tim mạch của celecoxib là 2,3%, naproxen là 2,5% và ibuprofen là 2,7%. Tuy
nhiên, cần phải lưu ý một số mặt hạn chế
của nghiên cứu PRECISION: Đây không phải là một nghiên cứu trên đối tượng bệnh
nhân khớp nguy cơ cao, yếu tố góp phần đáng kể vào tác động bất lợi của NSAIDs.
Bên cạnh đó, kết quả này chỉ phản ánh độ an toàn của celecoxib trên tim mạch ở
mức liều 200mg/ngày nhưng không đánh giá được nguy cơ khi sử dụng liều cao hơn
(≥ 400mg/ngày); ngoài ra do còn một số mặt hạn chế trong quá trình nghiên cứu
nên chưa hình thành được khuyến cáo sử dụng cho đối tượng bệnh nhân bệnh khớp
có nguy cơ tim mạch cao.
Theo
Hiệp hội tim mạch Châu Âu (ESC) 2017, liều thấp celecoxib ít làm tăng nguy cơ
biến cố tim mạch hơn so với các thuốc kháng viêm không steroid khác. Bên cạnh
giảm nguy cơ biến cố tim mạch, celecoxib cũng mang nguy cơ tai biến trên thận,
huyết áp và xuất huyết dạ dày thấp hơn so với ibuprofen và naproxe. Tuy nhiên
việc sử dụng celecoxib vẫn cần cảnh báo những nguy cơ trên.
Mặt
khác, trên những bệnh nhân có tiền sử bệnh tim thiếu máu cục bộ, bệnh mạch máu
ngoại biên, bệnh mạch não, suy tim sung huyết độ II-IV (NYHA), suy gan nặng
(albumin < 25g/l) và suy thận nặng (ClCr < 30ml/phút), việc sử dụng
celecoxib là chống chỉ định. Ngoài ra, cần theo dõi nguy cơ biến chứng tim mạch
(nhồi máu cơ tim, bệnh tim thiếu máu cục bộ) trên những bệnh nhân nguy cơ, nhất
là dùng liều cao kéo dài (400 – 800mg/ngày).
Trong
nghiên cứu MEDAL liên quan đến so
sánh nguy cơ biến cố tim mạch trên bệnh nhân khớp dùng etoricoxib so với
diclofenac cho thấy Tỷ lệ các biến cố tim mạch do huyết khối ở bệnh nhân viêm
khớp dùng Etoricoxib tương tự như ở bệnh nhân dùng Diclofenac khi sử dụng các
thuốc này lâu dài. Theo thông tin kê toa của các chế phẩm chứa etoricoxib hiện nay vẫn khuyến cáo chống
chỉ định trên bệnh nhân thiếu máu cục bộ cơ tim, bệnh động mạch ngoại
biên, bệnh mạch não và suy tim xung huyết độ II-IV (NYHA).
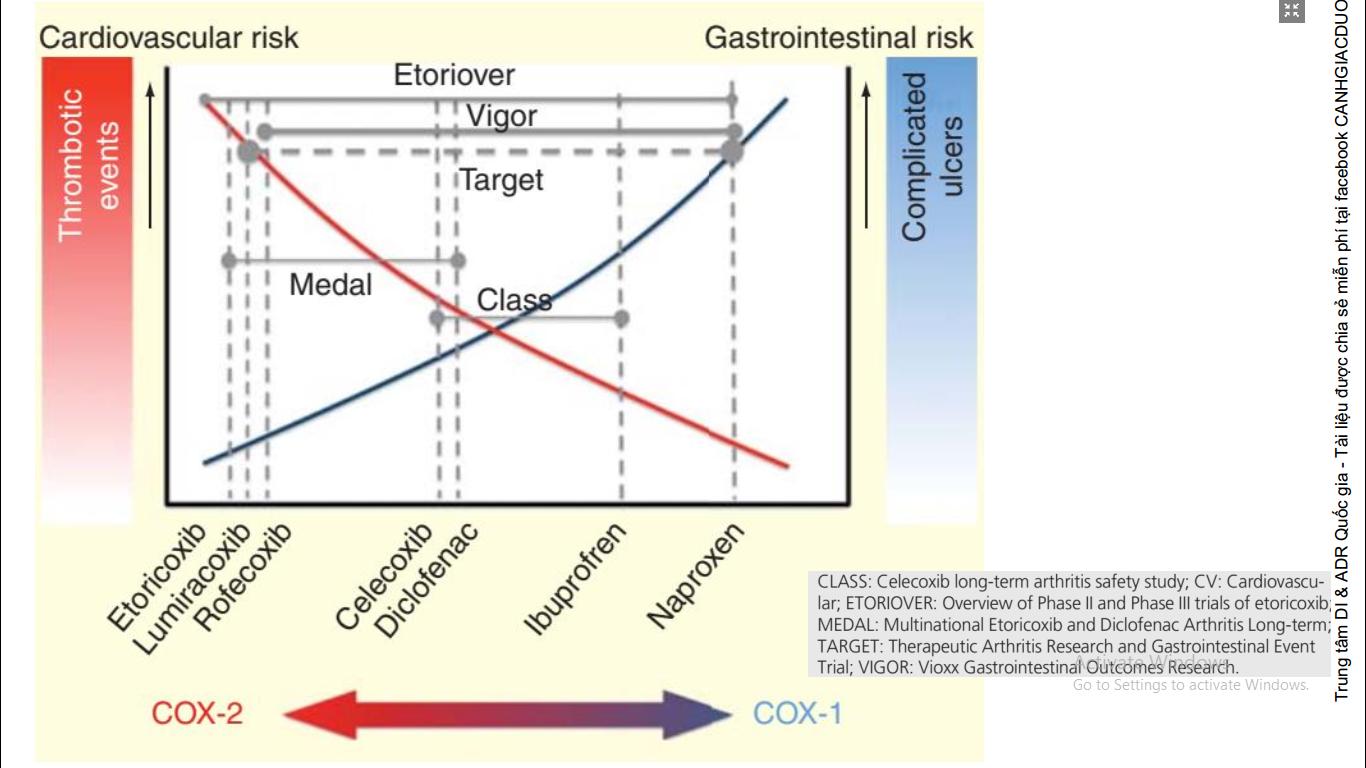
Hình
3. Nguy cơ tim mạch
và tiêu hóa của các NSAIDs theo các nghiên cứu
(Nguồn: Báo cáo Hội nghị Dược lâm sàng-Vai trò mới-thách
thức mới
trong chăm sóc toàn diện)
Kết
luận của FDA về nguy cơ trên tim mạch của NSAIDs cho thấy cả 3 loại NSAIDs ức
chế chọn lọc COX-2 (Celecoxib, Rofecoxib, Valecoxib) đều liên quan đến việc làm
tăng nguy cơ các biến cố tim mạch trầm trọng so với Placebo.
4. Lựa
chọn NSAIDs trên bệnh nhân có nguy cơ tim mạch
Nguyên
tắc chung trong sử dụng thuốc kháng viêm không steroid luôn nhấn mạnh việc thận
trọng trên những đối tượng nguy cơ: tiền sử dạ dày, tim mạch, suy gan, suy thận,
người cao tuổi,... và nên sử dụng liều thấp nhất, không quá liều tối đa, liều
duy trì tối thiểu có hiệu quả trong thời gian ngắn nhất có thể.
Khi
sử dụng NSAIDs kéo dài cần theo dõi các tai biến dạ dày, gan, thận, máu, dị ứng
và không phối hợp đồng thời hai thuốc cùng nhóm NSAIDs trở lên.
Về
mặt nguyên tắc, việc sử dụng NSAIDs trên các đối tượng có nguy cơ tim mạch cần
chú ý lựa chọn những thuốc kháng viêm NSAIDs không chọn lọc trên COX-2, liều thấp
nhất có thể, thời gian bán thải ngắn và tránh các dạng bào chế phóng thích chậm,
lưu
ý chống chỉ định (celecoxib, etoricoxib, diclofenac) trên bệnh nhân có
tiền sử hoặc đang mắc bệnh tim thiếu máu cục bộ, suy tim xung huyết II-IV, bệnh
mạch máu não và bệnh động mạch ngoại biên.
Bảng
1. Khuyến cáo chỉ định dùng NSAIDs trên bệnh nhân nguy cơ tim mạch
|
Nguy
cơ
|
Khuyến
cáo sử dụng thuốc
|
|
Nguy cơ vừa
|
|
≥
65 tuổi; cần phải sử dụng kháng viêm NSAIDs liều cao, kéo dài; không có tiền sử
loét tiêu hóa, không có chống chỉ định celecoxib
|
Sử
dụng celecoxib mỗi ngày một lần
Kết
hợp ức chế bơm proton
|
|
Nếu
cần dùng NSAIDs liều cao và kéo dài trong trường hợp đang dùng aspirin với mục
đích dự phòng
|
Nếu
sự kết hợp là cần thiết, dùng NSAID cổ điển ít nhất 2 giờ trước khi uống
aspirin.
|
|
Nguy cơ cao
|
|
Người
cao tuổi, gầy yếu hoặc tăng huyết áp, có bệnh lý gan, thận
|
Chỉ
định acetaminophen < 3 g/ngày
Tránh
thuốc NSAID nếu có thể
|
|
Tiền
sử tim mạch và dùng aspirin hoặc thuốc chống ngưng tập tiểu cầu để dự phòng
|
Dùng
thuốc NSAID liều thấp và loại có thời gian bán thải ngắn;
Không
dùng các loại thuốc NSAID dạng giải phóng chậm
|
|
Nguy
cơ tim mạch > tiêu hóa
|
Naproxen
kết hợp PPI hoặc misoprostol Tránh PPI nếu đang dùng Clopidogrel
(tham khảo chuyên đề tương tác giữa PPI và clopidogrel trên thực hành lâm
sàng)
http://www.bvdhydcantho.com/detail_article.aspx?id=200
|
(tham khảo phụ lục 1 – Hướng dẫn chẩn đoán và điều trị
bệnh lý cơ, xương, khớp Bộ Y tế, 2015)
Bảng
2. Liều thường dùng của các thuốc giảm đau kháng viêm NSAIDs
|
NSAIDs
|
Liều thường dùng
|
|
Naproxen
|
250
– 500mg/lần; tối đa 1250mg/ngày
|
|
Ibuprofen
|
200
– 800mg/lần; tối đa 3400mg/ngày
|
|
Ketoprofen
|
10mg/lần;
tối đa 50mg/ngày;
|
|
Meloxicam
|
7,5
– 15mg/1 lần/ngày;
|
|
Etodolac
|
200
– 400mg/lần; tối đa 1200mg/ngày;
|
|
Diclofenac
|
50mg
x 3 lần hoặc 75mg x 2 lần/ngày; tối đa 150m/ngày
|
|
Celecoxib
|
200
– 400mg/lần; tối đa 800mg/ngày
|
|
Etoricoxib
|
30
– 120mg/lần; dùng 1 lần/ngày.
|
5. Kết
luận
Trên
bệnh nhân có nguy cơ tim mạch (cao tuổi, suy thận, béo phì, ít vận động, nghiện
hút thuốc...) việc sử dụng NSAIDs cần thận trọng, theo dõi các biến cố tim mạch.
Các hướng dẫn hiện nay khuyến cáo nên ưu tiên lựa chọn naproxen (có thể
kèm với ức chế bơm proton) nếu bệnh nhân có nguy cơ cao, sử dụng
thuốc với liều thấp nhất có hiệu quả trong thời gian ngắn nhất. Nếu có
tiền sử bệnh tim thiếu máu cục bộ, bệnh mạch máu não, bệnh mạch máu ngoại biên,
hay suy tim sung huyết độ II-IV cần tránh sử dụng NSAIDs, đặc biệt
là các thuốc chọn lọc COX2 và dạng phóng thích kéo dài.
TÀI LIỆU THAM KHẢO
⦁ Dược thư Quốc gia Việt Nam, 2018
⦁ Cục quản lý Dược, công văn số 5749/QLD-ĐK Cập nhật hướng dẫn sử dụng thuốc chống viêm không steroid (NSAIDs) và không phải aspirin, ban hành ngày 24/07/2017.
⦁ Hướng dẫn chẩn đoán và điều trị các bệnh cơ xương khớp 2015. Phụ lục 1, hướng dẫn sử dụng các thuốc chống viêm không steroid.
⦁ Nguyễn Hoàng Anh, Cập nhật thông tin về Độ an toàn của NSAIDs ứng dụng trong thông tin thuốc và dược lâm sàng, Hội nghị khoa học:”Dược lâm sàng: vai trò mới-thách thức mới trong chăm sóc toàn diện” bệnh viện ĐHYD TPHCM 09/2019
⦁ Goodman and Gillman, pharmacology of basic theraupeutic 13th.
⦁ Gorczyca P; Manniello M; Pisano M. NSAIDs: Balancing the Risks and Benefits. US Pharmacist. 2016;41(3):24-27.
⦁ Schmidt M, Sorensen HT, Pedersen L. Diclofenac use and cardiovascular risks: series of nationwide cohort studies. ⦁ BMJ 2018 Clinical Research 362:k3426
⦁ Dubreuil M, Louie-Gao Q, Peloquin CE, et al. Risk of myocardial infarction with use of selected non-steroidal anti-inflammatory drugs in patients with spondyloarthritis and osteoarthritis. Ann Rheum Dis 2018;77:1137-42.
Lin T, ⦁ Solomon DH, ⦁ Tedeschi SK et al. Comparative Risk of Cardiovascular Outcomes Between Topical and Oral Nonselective NSAIDs in Taiwanese Patients With Rheumatoid Arthritis. Journal of the American Heart Association 2017.
Qaseem A, ⦁ McLean RM, ⦁ O Gurek D et al. Nonpharmacologic and Pharmacologic Management of Acute Pain From Non–Low Back, Musculoskeletal Injuries in Adults: A Clinical Guideline (2020) From the American College of Physicians and American Academy of Family Physicians.
Tổ
Thông tin thuốc-Dược lâm sàng
Khoa Dược – Bệnh viện Đại học Y Dược
Cần Thơ