1. Đặc tính dược động học – dược lực học của kháng
sinh nhóm betalactam
Beta-lactam
là các kháng sinh có hiệu lực diệt khuẩn phụ thuộc vào thời gian, (%) fT >
MIC là chỉ
số dự báo hiệu quả diệt khuẩn tốt nhất trên lâm sàng. Để đạt được hoạt tính trên các tác nhân
gây bệnh còn nhạy cảm, nồng độ thuốc trong máu cần đạt từ 4 – 5 giá trị MIC của
vi khuẩn. Điều quan trọng là nồng độ beta-lactam cần luôn được duy trì ở mức độ
này trong khoảng thời gian càng dài càng tốt do hầu hết các betalactam có thời
gian bán thải ngắn và không có tác dụng hậu kháng sinh.
Nhìn chung, để
tối ưu hóa hiệu quả của betalactam, (%) fT > MIC của các kháng sinh này cần
đạt tối thiểu từ 40% trở lên. Tuy nhiên, do ái lực gắn kết với PBP khác nhau
giữa các phân nhóm betalactam, đối với penicillin và cephalosporin, % fT > MIC cần đạt 40 – 50% (riêng
với các chủng Gram âm nên đạt 50–70%), trong khi đó, với các carbapenem % fT > MIC với các chủng Gram âm chỉ
cần đạt 40%. Nhiều nghiên cứu cho thấy việc duy trì nồng độ thuốc sao cho 100 %
fT > MIC là cần thiết đối với các trường hợp nhiễm trùng nặng, nguy kịch.
2. Lợi ích của truyền kéo dài betalactam trong điều
trị bệnh nhân nặng
Đối với
beta-lactam, có 3 cách cải thiện %fT > MIC trong trường hợp vi khuẩn giảm
nhạy cảm: tăng liều, tăng số lần dùng, truyền kéo dài hoặc liên tục. Tăng số
lần dùng là biện pháp an toàn, hiệu quả hơn so với tăng liều, do phần lớn
penicillin và cephalosporin có thời gian bán thải ngắn, trừ ceftriaxon. Tuy
nhiên việc tăng số lần dùng có thể không làm tăng đáng kể fT > MIC và không
mang lại hiệu quả đáng kể ở nhóm bệnh nhân không nhiễm khuẩn nặng. Theo một thử
nghiệm ngẫu nhiên, mù đôi trên 408 bệnh nhân nhi từ 2-59 tháng tuổi bị viêm
phổi nhẹ đến trung bình, chế độ liều amoxicillin 2 lần/ngày có hiệu quả tương
đương với chế độ 3 lần/ngày.
Hình 1. Các
cách tối ưu hóa chế độ liều betalactam
(nguồn: MacVanea S. Int J Antimicrob Agents 2013; 107)
Truyền liên tục kéo dài (³3 giờ) hoặc truyền liên tục có thể cho
hiệu quả tốt hơn, nên ưu tiên trên những bệnh nhân nhiễm trùng nặng do duy trì
được nồng độ beta-lactam ổn định ở mức cao hơn MIC. Theo Teo và cộng sự, phân
tích 29 nghiên cứu với 2206 bệnh nhân (18 RCT và 11 nghiên cứu quan sát) cho
thấy truyền kéo dài có khả năng giảm 31% nguy cơ tử vong so với truyền ngắt
quãng. Nhiều nghiên cứu chỉ ra lợi ích của truyền kéo dài cephalosporin (như
cefepim), penicillin (như piperacillin/tazobactam), carbapenem (như imipenem,
meropenem…) giúp tăng cả thành công về mặt lâm sàng và vi sinh. Lợi ích này
biểu hiện rõ rệt hơn ở những bệnh nhân nặng, sốc nhiễm khuẩn do có sự biến đổi
về mặt dược động học của thuốc như thoát dịch qua mao mạch do đáp ứng viêm toàn thân, cùng với giảm albumin
máu, thở máy và tuần hoàn ngoài cơ thể khiến thể tích phân bố của carbapenem
tăng. Trên những bệnh nhân bỏng, chấn thương, sự tăng thanh thải ở thận cũng là
nguyên nhân khiến %fT > MIC không đạt được. Việc truyền kéo dài cũng có thể
giúp hạn chế thời gian nồng độ thuốc dưới MIC, qua đó giảm chọn lọc các chủng
mang gen đề kháng. Ngoài ra, một số nghiên cứu chỉ ra lợi ích của việc truyền
kéo dài trong việc giảm chi phí điều trị, thông qua giảm thời gian sử dụng
thuốc và thời gian nằm viện.
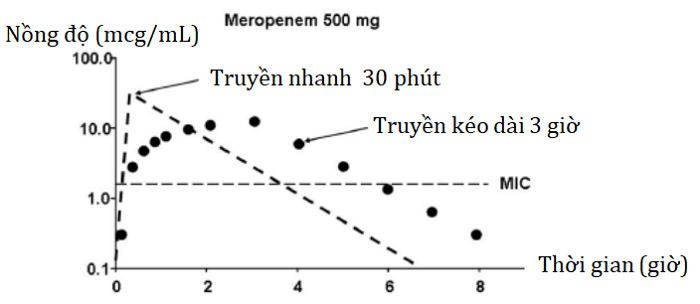
Hình 2. Truyền tĩnh mạch kéo dài làm tăng T >MIC: kết quả với meropenem
(Nguồn: Dandekar PK et al., Pharmacotherapy, 2003, 23, 988-991)
Ở 250C, đa số các betalactam ổn định trong 24 giờ, ngoại trừ
carbapenem như imipenem, meropenem chỉ ổn định trong 4 giờ. Thời gian ổn định
có thể ngắn hơn trong điều kiện nhiệt độ cao trên 300C, do đó cần
thận trọng khi thiết lập các chế độ truyền kéo dài đối với các kháng sinh này.
Ngoài ra cần chú ý nguy cơ tương kỵ khi truyền đồng thời nhiều thuốc trên cùng
một chạc chữ Y.
Bảng 1. Khuyến cáo chế độ
liều truyền betalactam theo hướng dẫn của IDSA
trên trực khuẩn gram đa kháng
|
KHÁNG SINH
|
LIỀU NGƯỜI LỚN
|
VI KHUẨN
|
|
Ampicillin-sulbactam
|
9 g IV mỗi 8 giờ truyền trong 4 giờ hoặc 27g IV
truyền 24 giờ (truyền liên tục)
|
CRAB
|
|
Cefepim
|
Viêm bàng quang: 1g IV mỗi 8 giờ
Nhiễm trùng khác: 2 g IV mỗi 8 giờ, truyền trong 3
giờ
|
AmpC-E
|
|
Ertapenem
|
1 g IV mỗi 24 giờ, truyền trong 30 phút
|
ESBL-E, AmpC-E
|
|
Imipenem-cilastatin
|
Viêm bàng quang, nhiễm khuẫn do ESBL-E hoặc AmpC-E:
500 mg IV mỗi 6 giờ, truyền trong 30 phút.
Nhiễm khuẩn do CRE and CRAB: 500 mg IV mỗi 6 giờ,
truyền trong 3 giờ.
|
ESBL-E, AmpC-E, CRE, CRAB
|
|
Meropenem
|
Viêm bàng quang: 1 g IV mỗi 8 giờ, truyền trong 30
phút.
Nhiễm khuẩn do ESBL-E or AmpC-E: 1-2 g IV mỗi 8
giờ, truyền trong 30 phút
Nhiễm khuẩn do CRE and CRAB: 2g IV mỗi 8 giờ,
truyền trong 3 giờ (phối hợp cùng colistin)
|
ESBL-E, AmpC-E, CRE, CRAB
|
Bảng 2. Khuyến cáo chế độ
liều truyền betalactam theo Sanford Guide
|
KHÁNG
SINH
|
LIỀU KHUYẾN CÁO
|
|
Ampicillin-sulbactam
|
9 gm (6 gm ampicillin + 3 gm sulbactam) IV truyền
trong 4 giờ mỗi 8 giờ
|
|
Cefepime
|
Liều nạp: 15 mg/kg truyền trong 30 phút, sau đó bắt
đầu truyền:
• If CrCl > 60: 6 gm (truyền 24 giờ)
• If CrCl 30-60: 4 gm (truyền 24 giờ)
• If CrCl 11-29: 2 gm (truyền 24 giờ)
|
|
Ceftazidime
|
Liều nạp: 15 mg/kg truyền trong 30 phút, sau đó bắt
đầu truyền:
• If CrCl >50: 6 gm (truyền 24 giờ)
• If CrCl 31-50: 4 gm (truyền 24 giờ)
• If CrCl 10-30: 2 gm (truyền 24 giờ)
|
|
Meropenem
|
• If CrCl ≥ 50: 2 gm (truyền trong 3 giờ) mỗi 8 giờ
• If CrCl 30-49: 1 gm (truyền trong 3 giờ) mỗi 8 giờ
• If CrCl 10-29: 1 gm ((truyền trong 3 giờ) mỗi 12 giờ
|
|
Piperacillin/ Tazobactam
|
Liều nạp: 4.5 gm truyền 30 phút, sau 4 giờ truyền:
• If CrCl ≥ 20: 3.375 gm (truyền trong 4 giờ) mỗi 8 giờ
• If CrCl < 20: 3.375 gm (truyền trong 4 giờ) mỗi 12
giờ
|
Bảng 3. Lưu ý về tương kỵ
của thuốc khi truyền kéo dài đồng thời nhiều thuốc
|
Pip/tazop
|
Ceftazidim
|
Cefepim
|
Meropenem
|
|
Amikacin
|
C
|
C
|
C
|
C
|
|
Ciprofloxacin
|
I
|
C
|
I
|
I
|
|
Levofloxacin
|
I
|
C
|
C
|
U
|
|
Colistin
|
C
|
C
|
U
|
C
|
|
Hydrocortison
|
C
|
C
|
C
|
C
|
|
Dobutamin
|
I
|
I
|
CD
|
C
|
|
Dopamin
|
C
|
C
|
C
|
C
|
|
Epinephrin
|
C
|
C
|
U
|
U
|
|
Furosemid
|
C
|
C
|
C
|
C
|
|
Ringer Lactat
|
C
|
C
|
C
|
I
|
|
Vancomycin
|
C
|
CD
|
I
|
I
|
C: tương hợp, I: tương kỵ, CD: tương hợp phụ thuộc vào nồng
độ, U: chưa rõ
Đơn vị Dược lâm sàng – Thông tin thuốc – Khoa Dược
Tài liệu tham khảo
1. BYT (2018), Dược thư Quốc gia Việt Nam
2. BYT (2015), Hướng dẫn sử dụng kháng sinh
3. Bệnh viện Chợ Rẫy (2020), Hướng dẫn sử dụng kháng sinh
4. The Sanford Guide to Antimicrobial Therapy 5th edition,
2020
5. IDSA Guidance on the Treatment of
Antimicrobial-Resistant Gram-Negative Infections: Version 2.0 (2022)
6. MacVane SH, Kuti JL, Nicolau DP. Prolonging β-lactam
infusion: a review of the rationale and evidence, and guidance for
implementation. Int J Antimicrob Agents. 2014 Feb;43(2):105-13.
7. Roberts JA, Abdul-Aziz MH, Davis JS, Dulhunty JM, Cotta
MO, Myburgh J, Bellomo R, Lipman J. Continuous versus Intermittent β-Lactam
Infusion in Severe Sepsis. A Meta-analysis of Individual Patient Data from
Randomized Trials. Am J Respir Crit Care Med. 2016 Sep 15;194(6):681-91.
8. Lee YR, Miller PD, Alzghari SK, Blanco DD, Hager JD,
Kuntz KS. Continuous Infusion Versus Intermittent Bolus of Beta-Lactams in Critically
Ill Patients with Respiratory Infections: A Systematic Review and
Meta-analysis. Eur J Drug Metab Pharmacokinet. 2018 Apr;43(2):155-170.
9. Kondo Y, Ota K, Imura H, Hara N, Shime N. Prolonged
versus intermittent β-lactam antibiotics intravenous infusion strategy in
sepsis or septic shock patients: a systematic review with meta-analysis and
trial sequential analysis of randomized trials. J Intensive Care. 2020 Oct
6;8:77
10. Nunez-Nunez M et al (2022). Compatibility of prolonged
infusion antibiotics during Y-site administration. Nurs Crit Care. 2022;1–10