Nên chọn bác
sĩ và những nhân viên có kinh nghiệm nhất phòng mổ thực hiện các trường hợp
này.
Hạn chế tối đa
mở cửa phòng mổ trong khi mổ. Việc liên lạc trong-ngoài phòng mổ nên qua bộ
đàm, điện thoại, ra hiệu...
Không thay người
trong suốt cuộc mổ trừ khi bắt buộc.
2.6. Chuẩn bị
máy gây mê
Đặt filter lọc
tại đường thở vào và trước van thở ra của máy thở, tối ưu là quả lọc HEPA, nếu
không có thì quả lọc Safe star 80 (ví dụ MP 01785) hoặc Safestart 55 (ví dụ MP
01790) cũng chấp nhận được.
Nếu có máy đo
PEtCO2: Ưu tiên loại mainstream, lắp đo CO2 sau phin lọc
(theo chiều dòng thở ra).
Nếu là loại PEtCO2
side-stream đường dẫn mẫu khí thở ra phải lắp sau phin lọc.
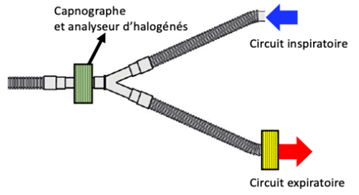
Hình 2. Hệ thống đo PEtCO2
loại mainstream
Kiểm tra toàn bộ monitoring, thuốc men, dụng cụ…
đảm bảo sẵn sàng.
Khuyến khích sử dụng các thiết bị tăng cường bảo
vệ lây nhiễm cho nhân viên khi đặt NKQ, ví dụ hộp kín để đặt-rút NKQ (thiết
kế và hướng dẫn sử dụng có trên trang web hội Gây
mê hồi sức Việt Nam),
nhưng phải đảm bảo an toàn cho bệnh nhân.
Trợ lý phải lau
sạch các bề mặt với dung dịch sát khuẩn phù hợp (theo hướng dẫn của bệnh
viện) sau khi ra khỏi phòng áp lực âm.
2.7. Khởi mê và đặt nội khí quản
- Theo dõi người bệnh theo quy
trình chuẩn, kiểm tra đường truyền tĩnh mạch, các dụng cụ, thuốc, đường thở
cũng như máy hút dịch.
- Đặt
NKQ nên diễn ra trong phòng áp lực âm với > 12 thay đổi không khí mỗi phút bất
cứ khi nào có thể.
- Tập
trung vào sự an toàn, nhanh chóng và đáng tin cậy. Nhằm mục đích thành công ở lần
đặt NKQ đầu tiên vì nhiều lần đặt làm tăng nguy cơ cho bệnh nhân và nhân viên.
Đừng vội vàng mà hãy cố gắng hết sức có thể.
- Tiền
oxy hóa (pre-oxygenation) với mặt nạ vừa vặn, trong 3-5 phút.
- Theo
dõi đầy đủ, bao gồm cả việc theo dõi dạng sóng capnography liên tục trước,
trong và sau khi đặt ống nội khí quản.
- Sử
dụng quy trình đặt NKQ nhanh với đè sụn nhẫn.
- Để
tránh trụy tim mạch, có thể sử dụng ketamin 1-2mg/kg.
- Thuốc
dãn cơ rocuronium 1,2mg/kg hoặc suxamethonium 1,5mg/kg.
- Tránh
thông khí mặt nạ trừ khi cần thiết và sử dụng kỹ thuật áp lực thấp/ lưu lượng
thấp, 2 người nếu cần thiết.
- Nếu bệnh nhân tụt SpO2 sau
khi ngừng thở, buộc phải thông khí qua mask: Phải đảm bảo giữ mask kín, thông
khí với Vt thấp hoặc bóp bóng Vt thấp, tránh để khí thở ra của bệnh nhân thoát
ra phòng.
- Chỉ đặt NKQ sau khi đã chắc chắn mất hoàn toàn phản xạ ho.
- Ưu tiên đặt NKQ bằng camera, đặt qua hộp che
chắn, giảm nguy cơ lây nhiễm.
- Không đặt NKQ bằng ống soi mềm với gây
tê tại chỗ trừ khi bắt buộc.
- Không đặt mask thanh quản, không thở máy kiểu không xâm nhập (NIV) trừ khi có chỉ định bắt buộc.
- Đặt
NKQ với ống khí quản 7,0-7,5mm (nữ) hoặc 7,5-8,0 (nam).
- Bóng
chèn đi qua 1-2 cm dưới dây thanh âm để tránh đặt nhằm vào phế quản. Xác nhận vị
trí là khó khi mặc PPE.
- Bơm
bóng chèn của ống NKQ trước khi bắt đầu thông khí. Lưu ý và ghi lại độ sâu đặt
NKQ.
- Xác
nhận đặt NKQ bằng dạng sóng capnography liên tục-hiện diện ngay cả khi ngừng
tim.
- Sử
dụng quy trình đặt NKQ khó khi thất bại.
- Thông khí cho bệnh nhân nghi/nhiễm COVID-19:
+ Ưu tiên chế độ thở kiểm soát áp lực (PC).
+ Áp dụng chiến lược thông khí bảo vệ phổi:
·
VT thấp 6-8ml/kg cân nặng chuẩn
·
PEEP ≥ 5cmH2O
·
f: 12-16 lần/p, điều chỉnh theo EtCO2
·
FiO2, I/E điều chỉnh theo SpO2
* Lưu ý:
- Khi khởi mê
chỉ có bác sĩ gây mê và điều dưỡng phụ mê ở trong phòng mổ, sau khi đặt ống NKQ
xong mới ra hiệu cho ê kíp mổ vào phòng mổ. Tương tự, khi thoát mê cũng yêu cầu
ê kíp mổ ra ngoài, chỉ còn bác sĩ gây mê và phụ mê thực hiện thoát mê, rút ống
nội khí quản.
- Bác sĩ chỉ đặt
NKQ sau khi đã chắc chắn mất hoàn toàn phản xạ ho.
2.8. Duy trì mê
Thông thường,
hạn chế tối đa việc hút nội khí quản. Tối ưu là dùng bộ hút đàm kín qua nội khí
quản.
2.9. Thoát mê và rút nội khí quản
Hạn chế tối đa
để bệnh nhân ho, bắn các giọt dịch tiết ra xung quanh. Đeo khẩu trang phẫu thuật
cho bệnh nhân sau rút nội khí quản.
2.10. Gây tê vùng
Không khuyến
cáo gây tê vùng cho bệnh nhân có dấu hiệu thiếu oxy.
Nếu có chỉ định, việc gây tê vùng
làm như bình thường với trang thiết bị bảo hộ cho nhân viên và bệnh nhân như
trên.
Bác sĩ gây mê
có kinh nghiệm nhất thực hiện.
2.11. Hậu phẫu
- Nên
tránh sử dụng các quy trình tạo khí dung bao gồm thở oxy mũi lưu lượng cao,
thông khí không xâm lấn, nội soi phế quản và hút qua NKQ trừ khi có hệ thống
hút NKQ (hút đàm kín).
- Tránh ngắt hệ thống thông khí. Nếu cần ngắt hệ thống, mặc đồ bảo hộ PPE, bịt ống NKQ và luôn luôn tuân thủ
các quy trình tháo đồ bảo hộ và vệ sinh tay.
- Không theo dõi tại phòng hồi tỉnh. Thông báo
cho nơi sẽ tiếp nhận hậu phẫu bệnh nhân COVID-19 tại khu cách ly chuẩn bị.
- Khi chuyển: bệnh nhân đeo khẩu trang N95,
nhân viên mặc PPE, đi theo lối đi đã xác định.
- Thông báo cho khoa hồi sức tích cực, sau đó
chuyển ngay về phòng cách ly áp lực âm dành cho người bệnh thở máy. Thêm thuốc
ngủ, dãn cơ trước khi chuyển. Trong quá trình chuyển bệnh nhân, hạn chế tối đa
tháo máy thở. Nếu phải bóp bóng, bóp với Vt thấp và nhẹ nhàng tránh để bệnh
nhân ho, chống máy.
2.12. Kiểm soát nhiễm khuẩn
- Nhân viên mặc PPE tuân thủ nghiêm ngặt quy
trình cởi PPE, đây là khâu gây lây nhiễm cao nhất. Rửa tay đang mang găng với
dung dịch sát khuẩn, sau đó mới cởi PPE. Ngay sau cởi PPE, tuyệt đối không chạm
tay vào bất cứ vùng cơ thể nào, bất cứ vật gì cho đến khi rửa tay kỹ bằng xà phòng/dung dịch sát khuẩn.
- Sau mỗi ca bệnh, lau và khử khuẩn các bề mặt
hay tiếp xúc trên máy gây mê và khử khuẩn khu vực làm việc bằng các thuốc khử
khuẩn bệnh viện được EPA công nhận. Bên trong máy gây mê và hệ thống thở không
cần phải khử khuẩn định kì nếu có sử dụng lọc phổi.
-
Rác thải liên quan đến bệnh nhân COVID-19 phải
cho vào túi nhựa màu vàng, đóng kín. Bọc lại bằng túi nhựa vàng thứ 2, sau đó
mang đi xử lý. Tiệt trùng ngay lập tức những lối đi mà bệnh nhân vừa di chuyển
qua theo quy trình tiệt trùng của bệnh viện.
-
Tiệt trùng ngay lập tức phòng mổ và những
trang thiết bị đã sử dụng cho bệnh nhân (bao gồm đèn đặt nội khí quản, mandrin,
mask, máy thở và dây máy thở, monitoring, xy lanh điện, thay dây hút khí theo dõi
PetCO2, thay các filter lọc trên đường thở).
3. KẾT LUẬN
Gây mê bệnh
nhân COVID-19 cần đảm bảo theo nguyên tác SAS:
- Safe – An
toàn cho nhân viên và bệnh nhân.
- Accurate – Chính
xác, tránh các kỹ thuật không đáng tin cậy, không quen thuộc hoặc lặp đi lặp lại.
- Swift – Kịp
thời, không vội vàng hoặc chậm trễ.
QUY TẮC KHỬ TRÙNG PHÒNG MỔ CHO BỆNH NHÂN NHIỄM/NGHI NHIỄM
COVID-19
1. Khử khuẩn
các bề mặt trong phòng mổ
- Dung dịch khử khuẩn:
+ Ethanol 70%/ Natri hypochlorite 0,1%; 0,5%/
Hydrogen peroxide 0,5%.
+ Dung dịch khử khuẩn khác được EPA công nhận
(list N).
- Áp dụng:
+ Bề mặt vật dụng, thiết bị trong phòng mổ. Đồ
bảo hộ cá nhân sử dụng lại: kính bảo vệ, mặt nạ hô hấp,
tấm che mặt.
2. Khử khuẩn phòng mổ
- Phòng mổ áp lực âm: áp dụng đối với ca phẫu
thuật có thực hiện những thủ thuật có nguy cơ tạo aerosol (bóp bóng, đặt ống NKQ,
hút NKQ, rút NKQ, soi phế quản...).
+ Để phòng đóng ít nhất 30 phút (loại bỏ
99,9% không khí nhiễm khuẩn) trước khi tiến hành làm sạch, khử khuẩn.
+ Khử khuẩn phòng mổ theo qui trình của bệnh
viện.
+ Có thể khử khuẩn bằng chiếu tia cực tím (dành
cho phòng mổ):
·
Tắt quạt lọc không khí (fan filter unit).
·
Khử khuẩn không khí bằng đèn cực tím ít nhất 1 tiếng.
·
Bật quạt lọc không khí để làm sạch không khí tự động ít
nhất trong 2 giờ.
- Phòng mổ không có áp lực âm:
+ Cần phải được thông khí với khí mới (fresh
air) trong 1-3 giờ trước khi làm sạch, khử khuẩn và đón bệnh nhân mới.
+ Khử khuẩn phòng mổ theo qui trình của bệnh
viện được ban hành trong quyết định 34/2005/QĐ-BYT
QUY TẮC KHỬ
KHUẨN CÁC DỤNG CỤ CAN THIỆP ĐƯỜNG THỞ ĐÃ DÙNG CHO BỆNH NHÂN NHIỄM/NGHI NHIỄM COVID 19
1. Dung dịch khử khuẩn
- Ethanol 70%.
- Natri hypochlorite 0,1%; 0,5%.
- Hydrogen peroxide 0,5%.
- Dung dịch khử khuẩn khác được EPA công nhận
(list N).
2. Áp dụng
Cho mặt nạ mặt, lưỡi đèn đặt NKQ, nòng đặt NKQ,
dây hút khí nối EtCO2,...
3. Các bước thực hiện
- Bước 1: Rửa tay, lau
tay khô, mặc phương tiện phòng hộ cá nhân theo qui định.
- Bước 2: Pha mới dung dịch vệ sinh khử khuẩn
theo đúng hướng dẫn và nồng độ của nhà sản xuất hoặc bệnh viện ở nơi thoáng
gió. Để trong dụng cụ chứa có ghi
nhãn.
- Bước 3:
+ Dùng khăn lau sạch, khô, thấm dung dịch khử khuẩn hoặc cồn 70
độ lau sạch máu/dịch cơ thể/chất bẩn nhìn thấy được trên các dụng cụ.
+ Ngâm trong dung dịch khử khuẩn theo qui định.
- Bước 4: Rửa với nước,
làm khô, đóng túi kín, chuyển đến trung tâm tiệt khuẩn của bệnh viện.
- Bước 5: Cởi đồ bảo hộ
cá nhân (PPE) và rửa tay theo qui định.
- Bước 6: Rác thải liên quan đến COVID-19 được
cho vào túi rác thải y tế 2 lớp, xử lý theo qui trình.
XỬ
LÝ ĐỒ VẢI
1.
Mục đích
-
Nhân
viên y tế tuân thủ đúng quy trình xử lý đồ vải của người nhiễm hoặc nghi ngờ nhiễm
COVID-19.
-
Bảo đảm
an toàn cho người bệnh, NVYT, người nhà người bệnh, khách thăm và cộng đồng.
2. Phương tiện
- Máy giặt có chế độ giặt nhiệt độ
600C-700C, máy sấy khô.
- Túi màu vàng loại không thủng,
có dây buộc và ký hiệu đồ vải lây nhiễm nguy cơ cao (đồ vải người bệnh
COVID-19), thùng màu vàng, xe chuyên chở đồ vải lây nhiễm riêng.
- Phương tiện PHCN cho nhân viên
thu gom, vận chuyển và giặt.
- Hóa chất giặt: Xà phòng, chất tẩy,
chất khử khuẩn (Javel, Cloramin B).
3. Thực hiện
3.1. Tại buồng bệnh/buồng cách ly
- Nhân viên thu gom đồ vải bẩn phải
mang đầy đủ phương tiện PHCN theo quy định trước khi thực hiện và sau khi kết
thúc công việc.
- Đồ vải trong phòng bệnh và/hoặc khu
vực cách ly phải được thu gom vào túi màu vàng chống thấm đặt trong thùng có nắp
đậy kín và buộc kín trước khi chuyển đến nhà giặt.
- Tất cả các túi đựng đồ vải khi
chuyển ra ngoài phải cho vào một bao khác rồi chuyển đến nhà giặt, bao ghi nhãn
“Đồ vải có nguy cơ chứa COVID-19”.
3.2. Tại nhà giặt
- Đồ vải sau khi thu gom về nhà giặt
được cho ngay vào máy gặt và giặt theo chế độ giặt hóa chất hoặc xà phòng với
nhiệt độ 600C-700C. Ngâm đồ vải của người nhiễm hoặc nghi
nhiễm COVID-19 đã sử dụng vào dung dịch hóa chất 0,01%-0,05% Clo hoạt tính tùy
mức độ ô nhiễm của đồ vải trong tối thiểu 20 phút trước khi giặt. Với những cơ
sở giặt bằng máy giặt thì sử dụng luôn máy giặt để ngâm đồ vải.
- Tốt nhất là sấy khô, nếu không
có điều kiện có thể phơi quần áo tại nơi riêng, cao ráo, có nhiều ánh nắng.
- Đồ vải sau khi phơi đem vào, phải
được ủi thẳng để vào túi kín, khô ráo.
TÀI LIỆU THAM KHẢO
1. Hội gây mê hồi sức Việt Nam (2020), Gây
mê cho bệnh nhân COVID-19, Pocket guide, NXB Hà Nội, Hà Nội.
2. Bộ Y Tế (2020), Khuyến cáo thực hành an toàn cho Bác sỹ
gây mê trong đặt nội khí quản người bệnh mắc Coronavirus, NXB Hà Nội, Hà Nội.
3. Coccolini
et al (2020), Surgery in Covid-19
patients: operational directives, Would Journal of Emergency Surgery. http://doi/org/10.1186/s13017-020-00307-2.
Ths. Bs.CKII. Vũ Văn Kim Long
Khoa Gây mê hồi sức
Bệnh viện Trường Đại học Y Dược Cần Thơ